
Si afferma spesso che eventi traumatici estremi come la tortura e la violenza intenzionale portino a una drammatica frammentazione delle funzioni psichiche di coloro che le subiscono. Allo stesso modo, il percorso di cura può essere visto, in metafora e nei fatti, come un processo di ricomposizione dei “frammenti” della mente e del corpo dei sopravvissuti, un pò come l’antica arte giapponese del kintsugi capace di rendere preziose le fratture.
Sono oltre un milione i migranti, i rifugiati e richiedenti asilo giunti in Italia nell’ultimo decennio, tra cui un’elevata percentuale di persone sopravvissute a traumi estremi. Dal 2014 Medici per i Diritti Umani ha tentato di fornire una risposta a questo bisogno di salute in progressivo aumento, implementando un modello di intervento per promuovere il benessere psicofisico e sociale delle persone sopravvissute a tortura o trattamenti crudeli, inumani e degradanti: i centri Psychè per la salute mentale transculturale, attivi a Roma, Firenze e Ragusa. Sono stati oltre 1.500 i migranti, richiedenti asilo e rifugiati assistiti in 9 anni nel corso di oltre 8.000 sedute. Di questi, oltre l’80% ha riferito di aver subito tortura o trattamenti inumani e degradanti nei Paesi di origine e/o lungo le rotte migratorie.
Oltre a presentare il modello di intervento dei centri Psychè, Medu cerca di offrire in questo rapporto – realizzato con il sostegno di UNHCR, Agenzia ONU per i Rifugiati – una panoramica della complessità attuale del rapporto tra migrazioni, trauma e salute mentale nei paesi di accoglienza.
Frammenti presenta inoltre alcune proposte concrete volte a migliorare la capacità di sistema del nostro paese nel gestire un fenomeno che pone numerose sfide, non solo sanitarie ma anche sociali e culturali, rivolgendosi in particolar modo ai decisori politici ai diversi livelli e al sistema dei servizi socio-sanitari nel suo complesso.
«Non posso ritornare nel mio Paese, vorrei provare a costruirmi una vita qui in Italia,
avere un lavoro, una famiglia e magari dei figli, ma mi sembra di trovare sempre un ostacolo.
C’è sempre un ostacolo davanti alla mia serenità e alla mia voglia di futuro»R., testimonianza raccolta dal team di MEDU presso il Centro Polifunzionale di Ragusa
Nell’ultimo decennio, l’Italia è diventata meta stabile di flussi migratori misti e consistenti. Sono oltre un milione i migranti, rifugiati e richiedenti asilo giunti in Italia nell’ultimo decennio. Il tanto citato “effetto migrante sano” non trova più corrispondenza nella realtà delle migrazioni verso l’Italia e viene sempre più soppiantato dalla “sindrome del migrante esausto”.
Tra i circa 1.500 richiedenti asilo incontrati da MEDU a partire dal 2014 nei diversi progetti di salute mentale, oltre l’80% ha riferito di aver subito tortura o trattamenti inumani e degradanti nei Paesi di origine e/o di transito.
Nel 2017, il Ministero della Salute ha emanato le Linee guida per l’assistenza, la riabilitazione e il trattamento dei disturbi psichici dei rifugiati che hanno subito torture, stupri o altre forme gravi di violenza psicologica, fisica o sessuale, ma l’Italia è ancora lontana dal pieno recepimento e dall’attuazione delle indicazioni in esse contenute.
Negli ultimi 20 anni, la popolazione rifugiata è aumentata in modo esponenziale a livello globale – nel 2004, UNHCR registrava 9,2 milioni di rifugiati nel mondo, una cifra che si è mantenuta quasi costante fino al 2012, con 10,4 milioni, per poi triplicare negli ultimi 10 anni, raggiungendo i 36,4 milioni nel 2023 – e, sebbene i flussi diretti verso l’Europa rappresentino una minima percentuale del totale, sono stati oltre un milione i migranti sbarcati solo in Italia negli ultimi dieci anni (2013 – 2023). Nell’ultimo decennio, l’Italia è diventata meta stabile di flussi migratori misti e consistenti. “Misti” in quanto ad arrivare – per lo più via mare, ma anche via terra – sono sia migranti provenienti da situazioni di crisi economica, che persone in fuga da conflitti bellici e da persecuzioni individuali. Il ben noto “effetto migrante sano”, citato da tanta letteratura scientifica, non trova più corrispondenza nella realtà delle migrazioni verso l’Italia e viene sempre più soppiantato dalla “sindrome del migrante esausto”. Tra i circa 1.500 richiedenti asilo incontrati da Medu a partire dal 2014 nei diversi progetti di salute mentale, oltre l’80% ha riferito di aver subito tortura o trattamenti inumani e degradanti nei Paesi di origine e/o di transito, in particolare e in modo sistematico in Libia, un Paese che ormai si configura come una vera e propria “fabbrica della tortura”.
Sono passati 40 anni da quando l’Assemblea Generale delle Nazioni Unite ha adottato la Convenzione contro la tortura e altre pene o trattamenti crudeli, inumani o degradanti e ne sono passati quasi 30 dalla sua ratifica prima che l’Italia, dopo numerosi richiami, introducesse nel proprio codice penale il reato di tortura (Articolo 613 bis della Legge 110 del 2017) facendo però venire meno il collegamento tra il reato e la qualifica di pubblico ufficiale di chi la commette.
Nello stesso anno, il Ministero della Salute ha emanato le Linee guida per l’assistenza, la riabilitazione e il trattamento dei disturbi psichici dei rifugiati e delle vittime di tortura (in attuazione dell’articolo 27 comma 1 bis del D.Lgs n. 18/2014), con l’intento di promuovere la riorganizzazione del sistema sanitario pubblico per favorire l’individuazione precoce e la presa in carico di richiedenti asilo e rifugiati sopravvissuti a torture, stupri o altre forme gravi di violenza psicologica, fisica o sessuale.
A rendere ancor più chiaro il quadro, interviene nel 2023 il “Vademecum per la rilevazione, il referral e la presa in carico delle persone portatrici di vulnerabilità in arrivo sul territorio e inserite nel sistema di protezione e accoglienza” del Ministero dell’Interno, elaborato in collaborazione con altre istituzioni, organizzazioni e stakeholder coinvolti nell’accoglienza e nella protezione dei migranti e dei rifugiati, con lo scopo di rafforzare il sistema di governance, fornendo indicazioni sulle procedure uniformi da adottare in tutte le fasi dell’accoglienza.
Aspetti centrali di questi documenti sono la continuità tracciata tra il sistema di accoglienza per i rifugiati e il sistema di assistenza socio-sanitaria, la redazione di certificazioni essenziali nell’iter della richiesta di asilo, l’erogazione di servizi di mediazione culturale indispensabili per la costruzione della relazione terapeutica e l’approccio multidisciplinare integrato.
Ad oggi, tuttavia, il recepimento delle Linee guida ministeriali appare del tutto parziale e disomogeneo. Solo tre regioni – Lazio, la Toscana e Piemonte – le hanno recepite, mentre in altre regioni, in assenza di fondi strutturali, risulta impossibile mettere in atto una riorganizzazione dei servizi sanitari attraverso équipe stabili sui territori, il potenziamento dei servizi esistenti, l’introduzione della mediazione linguistico-culturale e la formazione del personale.
Questo rapporto nasce a partire dalla convinzione che sia necessario e possibile adottare modelli di intervento sostenibili, efficaci e replicabili per la presa in carico delle persone con disturbi post-traumatici e dare vita ad una proposta concreta e necessaria per promuovere il benessere integrale e ricomporre i frammenti di esistenze sospese.
I centri Psyché sorgono in tre Regioni caratterizzate da una consistente presenza di richiedenti asilo e rifugiati: Lazio, Toscana e Sicilia. Le tre Regioni accolgono nei centri CAS e SAI complessivamente il 23% dei richiedenti asilo e rifugiati presenti a livello nazionale (9% nel Lazio; 7% rispettivamente in Toscana e Sicilia). Sebbene il Lazio e Toscana abbiano recepito le Linee guida ministeriali del 2017, lo stato di implementazione delle indicazioni in esse contenute appare ad oggi piuttosto parziale.
Alcune criticità sono riscontrabili in modo trasversale nelle tre Regioni:
Ad aprile 2024, i progetti territoriali SAI a livello nazionale registravano un totale di 38.206 posti attivi, di cui solo il 2% (748) era dedicato a persone con disturbi mentali o disabilità.
La progressiva riduzione dei servizi all’interno dei CAS, in particolar modo quelli di assistenza legale e psicologica, in seguito all’emanazione della legge n. 50/2023 – il cosiddetto “Decreto Cutro” – ha contribuito, in generale, ad un netto deterioramento delle condizioni di benessere psico-fisico e di inclusione sociale delle persone accolte.
«Devo aiutare mia madre che è sola e non ha i soldi per mandare avanti la famiglia. Sono qui da due settimane, vorrei uscire e non perdere tempo (…) Nel gommone entrava acqua, eravamo quaranta persone e il motore non aveva carburante. E’ venuta una grande nave. Allah ha voluto salvarci. Devo uscire da qui, voglio lavorare e aiutare mia madre…»
15 anni, testimonianza raccolta dal team MEDU presso l’Hotspot di Pozzallo, Sicilia
I centri Psyché sorgono in tre regioni caratterizzate da una consistente presenza di richiedenti asilo e rifugiati: Lazio, Toscana e Sicilia. Se si considerano solo le presenze nei centri CAS e SAI, le tre regioni accolgono complessivamente il 23% dei richiedenti asilo e rifugiati presenti a livello nazionale (9% nel Lazio; 7% rispettivamente in Toscana e Sicilia). Se in Sicilia questa popolazione è costituita perlopiù da persone di recente sbarco o nella prima fase del percorso di accoglienza, nel Lazio – in particolare a Roma – si tratta di una popolazione più variegata, che include persone di recente arrivo, migranti forzati in transito, rifugiati con una presenza stabile e prolungata sul territorio. Nell’Area Metropolitana Fiorentina (AMF) e in generale in Toscana, invece, i richiedenti asilo e rifugiati che vivono nei Centri di Accoglienza Straordinaria (CAS) o nel Sistema di accoglienza ed integrazione (SAI) sono per lo più persone trasferite dalle zone di sbarco del sud Italia o giunte dalla frontiera nord, dopo l’attraversamento della rotta balcanica. Esse si inseriscono in un quadro migratorio regionale che vede, in generale, una tendenza alla stabilizzazione della popolazione straniera residente.
La progressiva riduzione dei servizi all’interno dei CAS, in particolar modo quelli di assistenza legale e psicologica, in seguito all’emanazione della legge n. 50/2023 – il cosiddetto “Decreto Cutro” – ha contribuito ad un netto deterioramento delle condizioni di benessere psico-fisico e sociale delle persone accolte. A ciò, d’altra parte, non ha fatto seguito un potenziamento dei servizi di supporto psicologico presenti sul territorio, determinando un esponenziale aumento delle richieste di assistenza pervenute ai centri Psyché nel corso dell’ultimo anno.
Sebbene due delle regioni dove sorgono i Centri Psyché abbiano recepito le Linee guida ministeriali del 2017, il loro stato di implementazione appare ad oggi piuttosto parziale.
Nel Lazio, dove i richiedenti asilo e rifugiati accolti nei CAS e SAI erano 12.231 alla fine del 2023 (fonte: Cruscotto statistico giornaliero, a cura del Dipartimento per le Libertà civili e l’Immigrazione), sono presenti servizi pubblici dedicati alla salute mentale di migranti e rifugiati già da prima della pubblicazione delle Linee guida. In particolare, la ASL Roma 1 con il centro SaMiFo (Salute Migranti Forzati), nato nel 2006 dal protocollo di intesa tra la ASL Roma 1 e il Centro Astalli, e l’Istituto Nazionale per la promozione della salute delle popolazioni Migranti ed il contrasto delle malattie della Povertà (INMP).
Entrambi promuovono attività di assistenza medico-psicologica, ma il primo ente è specificatamente rivolto a migranti forzati ed è altamente specializzato nella presa in carico di persone con esiti post-traumatici. La struttura si trova in una zona centrale e facilmente raggiungibile e offre molteplici servizi dedicati, tra cui gli ambulatori di medicina generale, psicologia, psichiatria, medicina legale, ginecologia e ostetricia, ortopedia, garantendo la presenza di mediatori linguistico-culturali in modo strutturato. L’assistenza medica prevede anche la componente medico-legale per la certificazione degli esiti fisici e mentali della tortura. L’INMP prevede la presa in carico di migranti forzati sia per aspetti di valutazione che di supporto medico. Tra i diversi servizi offerti è presente la presa in carico psicologica e psichiatrica di persone sopravvissute a tortura. Inoltre, diverse sono le organizzazioni del terzo settore che si occupano di fornire supporto medico-psicologico a migranti e rifugiati.
Tra queste, l’associazione Medici contro la Tortura, che offre assistenza e cura alle persone sopravvissute a tortura e trattamenti inumani e degradanti attraverso interventi medici, psicologici, sociali, di fisioterapia, di mediazione linguistico-culturale e socializzazione; l’associazione DUN che offre servizi di psicoterapia individuale e di gruppo. C’è poi il progetto Ferite Invisibili per la cura di migranti vittime di violenze intenzionali e torture, attivo dal 2005 all’interno dell’area sanitaria della Caritas di Roma.
Dal 2018 è attivo il Centro di Prevenzione Psicosociale “Nodo Sankara” della Cooperativa Aelle il Punto che svolge la sua attività con persone titolari di protezione internazionale, intervenendo sulle prime manifestazioni del disagio psichico e offrendo un servizio gratuito di consulenza legale. C’è poi l’associazione “ETNA” attiva dal 2008, con l’obiettivo di fornire supporto psicoterapico, tra le altre, a persone migranti, rifugiate o richiedenti protezione internazionale, donne vittime di tratta e minori stranieri non accompagnati, con progetti terapeutici centrati sui bisogni delle persone.
In questo panorama, il centro Psychè di Medu opera dal 2014, con un team specializzato nella presa in carico medico-psicologica e psicosociale delle persone migranti e rifugiate con disturbi psichici di natura post-traumatica, ma non solo. Il centro offre assistenza a tutte le persone con disagio psichico, secondo una prospettiva transculturale. La sua specificità è quella di affiancare all’assistenza diretta una costante attività di ricerca operativa e di documentazione.
In Sicilia, alla fine del 2023, erano presenti 10.380 richiedenti asilo e rifugiati nei centri CAS e SAI (fonte: Cruscotto statistico). Nei soli CAS della Provincia di Ragusa, al 31 dicembre 2023 si contavano 509 richiedenti asilo, a fronte di una capienza di 735 posti. In questa regione “di approdo”, a 7 anni dalla pubblicazione delle Linee guida, si riscontrano ancora pochissime esperienze virtuose che traducono in azione le raccomandazioni in esse contenute. Spesso sono le organizzazioni del privato sociale, in collaborazione con le realtà sanitarie territoriali, a fornire servizi di individuazione precoce e presa in carico dei migranti vulnerabili.
Nello specifico, il servizio SoT (Sopravvissuti a tortura) – un servizio multidisciplinare di cura e assistenza rivolto a persone migranti, richiedenti asilo e rifugiate sopravvissute a tortura e altre forme gravi di violenza intenzionale, realizzato a Palermo da personale del Policlinico (AOUP) “Paolo Giaccone”, Dipartimento PROMISE e MSF – rappresenta l’esempio migliore. Il servizio si articola in: assistenza medica di primo livello attraverso l’ambulatorio di medicina delle migrazioni, assistenza psicologica e psicoterapica, assistenza sociale, assistenza legale, in collaborazione con l’Associazione Clinica Legale per i Diritti Umani – CLEDU ETS – e il Dipartimento di Giurisprudenza dell’Università degli Studi di Palermo. Per approfondimenti diagnostici e visite di secondo livello, i beneficiari del Servizio SoT possono usufruire delle prestazioni specialistiche del Policlinico. Gli stessi beneficiari possono, inoltre, essere inviati all’Unità di Medicina Legale (all’interno del Dipartimento PROMISE) per l’indagine approfondita e la certificazione degli esiti delle torture subite, valida anche per le procedure di riconoscimento della protezione internazionale.Afferente all’ASP di Catania, l’ambulatorio di psichiatria transculturale continua ad operare da anni nel settore, occupandosi nello specifico dell’individuazione e la presa in carico medico-psicologica delle persone sopravvissute a tortura. Il dottor Virgilio, tra i professionisti dell’ambulatorio, ha collaborato proprio alla stesura delle Linee guida ministeriali.
Nella Provincia di Ragusa, invece, Medu è l’unica organizzazione che offre supporto psichiatrico, psicologico e psicoterapeutico a migranti, richiedenti asilo e rifugiati vittime di tortura e trattamenti crudeli, inumani e degradanti. Coerentemente con le indicazioni contenute nelle Linee guida, gli interventi di Medu in Sicilia prevedono la presenza di un team con una formazione e un’esperienza consolidata nell’ambito dei disturbi post-traumatici e un approccio transculturale, attento ai diritti umani e alla prospettiva di genere. Le attività includono il supporto psicologico immediato e l’individuazione precoce delle vulnerabilità nei momenti successivi allo sbarco – attraverso gli interventi di Psychological First Aid (PFA) -, la presa in carico medico-psicologica e psicosociale, la certificazione medico-psicologica degli esiti di tortura e trattamenti inumani e degradanti.
L’approccio multidisciplinare e di rete è fondamentale nella realizzazione dei referral esterni e della presa in carico olistica dei pazienti, che prevede la necessaria collaborazione con associazioni, servizi, enti di tutela che si occupano di accoglienza, supporto socio-legale, tutela dei minori, violenza di genere, tratta, etc. Non ultime, le attività di supervisione per prevenire la traumatizzazione vicaria e il burn-out del team nonché la formazione del personale dei centri di accoglienza, dei professionisti della salute e dei servizi che si occupano di immigrazione e asilo sono parte integrante del mandato di Medu in Sicilia. La collaborazione con l’Azienda sanitaria locale ed in particolare con il DSM (Dipartimento di Salute Mentale) per la presa in carico congiunta dei pazienti è garantita attraverso il rinnovo annuale di uno specifico Protocollo di intesa.
In Toscana, a fine 2023 i richiedenti asilo e rifugiati presenti nelle strutture d’accoglienza erano 9.788 (fonte: Cruscotto statistico), con una crescita esponenziale rispetto agli anni precedenti, in particolar modo a partire dal 2022 (7.115 persone accolte a fronte delle 5.090 del 2021). Nonostante il recepimento delle Linee guida ministeriali, in Toscana esistono solo due servizi pubblici parzialmente dedicati alla presa in carico dei richiedenti asilo e rifugiati con disagio psichico: il centro di etnopsicologia clinica e di comunità dell’U.F.C. S.M.A. di Prato, che all’interno del servizio di salute mentale dell’Azienda Usl Toscana Centro dispone di etnopsicologi con una formazione consolidata; il servizio di etnopsichiatria all’interno del CSM (Centro di Salute Mentale) di Grosseto, attivo grazie ad un finanziamento FAMI (Progetto SPRINT).
A Firenze e nella zona metropolitana non esiste invece alcun servizio pubblico dedicato. Le uniche realtà che forniscono una risposta al bisogno di salute mentale di migranti e rifugiati sono il Centro Psyché di Medu e l’Ambulatorio Stenone, che dispone di un Servizio di salute mentale condotto da volontari medici dedicato alle persone senza dimora, ma anche a rifugiati e richiedenti asilo.
Nonostante le differenze tra i tre contesti, alcuni elementi critici sono riscontrabili in modo trasversale nelle tre regioni. Primo tra tutti, la carenza o assenza di mediazione culturale presso i servizi sanitari e in particolare i servizi di salute mentale territoriali. Solo in rari casi, infatti, la mediazione culturale è presente in modo strutturato nei servizi di salute mentale (es. i già citati SaMiFo e INMP a Roma, il Consultorio Persefone e alcuni presidi ospedalieri a Firenze). In Toscana, le USL (Unità Sanitarie Locali) dispongono di servizi di mediazione linguistica attivabili a chiamata da parte del personale sanitario sia sul territorio – presso consultori e ambulatori – che nei presidi ospedalieri (tra cui Careggi e Meyer a Firenze), oltre a dei mediatori fissi in alcuni presidi. È inoltre attivo in tutto il territorio un servizio di interpretariato a chiamata. Spesso però il personale sanitario non è a conoscenza delle procedure per l’attivazione del servizio e, in aggiunta, il budget disponibile è piuttosto limitato. La mediazione è attivabile a chiamata anche nella ASP (Azienda Sanitaria Provinciale) di Ragusa, così come in diversi servizi sanitari territoriali e presidi ospedalieri della città di Roma.
Quanto all’individuazione precoce, nei luoghi di sbarco della Sicilia orientale dove opera Medu (Hotspots di Pozzallo e Cifali), sono presenti dei “vulnerability experts” dell’EUAA (European Union Agency for Asylum), con i quali il team PFA di Medu si coordina in modo costante. Si tratta di un modello certamente virtuoso, che ha permesso di identificare diversi casi vulnerabili per i quali sono stati individuati percorsi di accoglienza dedicati e, ove necessario e in seguito a ripetuti colloqui individuali, è stata predisposta una relazione medica o la certificazione medico-legale degli esiti di tortura/trattamenti crudeli, inumani e degradanti.
Quanto ai centri di accoglienza CAS, invece, la carenza di servizi dedicati e di personale con una formazione e delle competenze adeguate, non consente, nella maggior parte dei casi, una corretta individuazione e un pronto referral delle persone vulnerabili. Nell’esperienza di Medu, accade spesso che persone con disturbi post-traumatici vengano riferite ai centri Psyché perché presentano comportamenti difficilmente gestibili all’interno di strutture con un elevato numero di persone, operatori non adeguatamente formati e assenza di servizi di orientamento e supporto informativo, psicologico, legale. D’altra parte, le strutture di accoglienza del SAI dedicate ai richiedenti asilo e rifugiati con vulnerabilità e in particolare con vulnerabilità psichica sono del tutto insufficienti.
Ad aprile 2024, i progetti territoriali SAI a livello nazionale registravano un totale di 38.206 posti attivi, di cui solo il 2% (748) era dedicato a persone con disturbi mentali o disabilità. Inoltre, quanto alle competenze del personale dei servizi di salute e di accoglienza, in nessuna delle tre regioni si è assistito all’implementazione di attività strutturate di formazione e aggiornamento del personale sui temi della salute mentale transculturale, dell’individuazione precoce delle persone sopravvissute a tortura e trattamenti inumani e degradanti, della presa in carico multi-livello, della certificazione medico-legale degli esiti di tortura, etc. Tali iniziative appaiono piuttosto sporadiche, spesso messe in campo da organizzazioni del privato sociale o finanziate attraverso specifici bandi. Si è in ogni caso molto lontani da quella ristrutturazione sistemica dei servizi prevista dalle Linee guida e da una piena implementazione di un approccio basato sulla complementarietà tra servizi pubblici e privato sociale, che oggi appare quanto mai auspicabile.
Rosa (nome di fantasia), assistita dal Centro Psyché Roma
Dal 2014 MEDU ha implementato un modello di intervento per promuovere la salute mentale delle persone migranti e rifugiate sopravvissute ad eventi traumatici estremi: i centri Psyché per la salute mentale transculturale, attivi a Roma, Firenze e Ragusa.
I centri forniscono assistenza psicologica, psichiatrica e psico-sociale a tutte le persone che presentano disagio psichico di natura post-traumatica, qualunque sia la loro condizione giuridica, economica, sociale.
In 9 anni, sono state oltre 1.500 le persone assistite dai team dei tre centri nel corso di oltre 8.000 sedute individuali.
Il modello di intervento prevede due componenti complementari e interconnesse: la componente clinico riabilitativa, volta a favorire la rielaborazione delle memorie traumatiche e a promuovere il benessere psicologico, e quella psico-sociale, volto ad accompagnare il paziente nella riattivazione delle proprie risorse per costruire il proprio progetto di vita nel nuovo contesto.
A partire dal 2014, Medu ha implementato sul territorio nazionale un modello di intervento per promuovere la salute mentale delle persone migranti e rifugiate sopravvissute ad eventi traumatici estremi: i centri Psyché per la salute mentale transculturale. Attualmente, i centri Psyché sono dislocati su tre territori: Roma, Firenze e Ragusa e, pur aderendo al modello generale, ciascuno presenta delle caratteristiche peculiari, in risposta alle specificità di ciascun contesto. Tutti i centri forniscono assistenza psicologica, psichiatrica e psico-sociale alle persone sopravvissute a tortura, trattamenti crudeli inumani e degradanti, violenza sessuale e di genere e a tutte le persone che presentano disagio psichico di natura post-traumatica, qualunque sia la loro condizione giuridica, economica, sociale. Dal 2014 ad oggi, sono state oltre 1.500 le persone assistite dai team dei tre centri nel corso di oltre 8.000 sedute individuali. Il modello di intervento prevede due componenti complementari e interconnesse: la componente clinico riabilitativa, volta a favorire la rielaborazione delle memorie traumatiche e a promuovere il benessere psicologico, e quella psico-sociale, volto ad accompagnare il paziente nella riattivazione delle proprie risorse per costruire il proprio progetto di vita nel nuovo contesto.
I pazienti vengono riferiti per lo più dai centri di accoglienza (CAS e SAI), ma anche dal network di associazioni e servizi territoriali con cui Medu collabora costantemente. Per favorire l’identificazione precoce delle persone con vulnerabilità psichica, Medu agisce su due livelli: da un lato, la formazione degli operatori dell’accoglienza e dei professionisti della salute, dall’altro la conduzione di incontri di psicoeducazione presso i centri di accoglienza, per sensibilizzare le persone accolte sui sintomi e le caratteristiche dei disturbi post-traumatici e le possibilità di ricevere assistenza presso i servizi del territorio e/o i centri Psyché di Medu.
Il percorso terapeutico è basato sulla terapia per fasi per il trattamento del trauma, in cui la prima fase è rappresentata dalla costruzione dell’alleanza terapeutica, della stabilizzazione sintomatologica e della creazione della rete di sostegno psico-sociale. Per favorire la stabilizzazione vengono utilizzate tecniche terapeutiche che ricorrono all’uso di pratiche (i.e. Acceptance Commitment Therapy, Mindfulness) volte a favorire l’accettazione e la consapevolezza corporea. In questa fase viene anche valutata la possibilità di integrare una terapia farmacologica per modulare l’impatto della sintomatologia. Al fine di favorire il processo diagnostico viene inoltre somministrata una batteria di test psicodiagnostici volti ad indagare la sintomatologia post-traumatica, depressiva e dissociativa.
La seconda fase è volta alla rielaborazione delle memorie traumatiche. Il principale strumento di cura è basato sul processo della narrazione (una modalità profondamente riconosciuta, anche dal punto di vista culturale, dalla gran parte dei pazienti) che, con l’ausilio di specifiche tecniche, permette alla persona di cercare una propria via di guarigione senza oblio ed in molti casi di trasformare la propria condizione da quella di vittima degli uomini a quella di testimone per gli uomini. La Narrative Exposure Therapy (NET) rappresenta, in questo senso, la tecnica principale per favorire questo processo di rielaborazione. Oltre alla NET, presso i centri Psyché vengono utilizzate altre tecniche specifiche per il trattamento del trauma come tecniche immaginative (imagery rescripting) volte a favorire la rielaborazione di esperienze traumatiche, la psicoterapia sensomotoria, volta a favorire l rielaborazione delle memorie traumatiche corporee attraverso interventi di sequenziamento e di sviluppo di risorse somatiche e l’Eye Movement Desensitization and Reprocessing (EMDR) per la rielaborazione di specifici episodi traumatici.
La terza fase è rappresentata dall’integrazione delle esperienze traumatiche in una coerente autobiografia della persona. La terapia si concentra sui residui delle emozioni negative riportate dal paziente e sulla valutazione delle competenze acquisite. Al paziente viene somministrata l’intera batteria di test per valutare anche dal punto di vista diagnostico l’efficacia dell’intervento.
Quanto a Firenze, il centro Psyché opera secondo un approccio più marcatamente etnopsicologico, ispirato alla teoria e alla pratica clinica di Tobie Nathan, Marie Rose Moro, Françoise Sironi e Piero Coppo. Tale approccio è basato sulla convinzione che la cultura sia un fattore centrale nella comprensione della psiche umana e che le credenze, i valori, i miti e i sistemi di significato delle diverse culture modellino profondamente il modo in cui gli individui sperimentano e manifestano la sofferenza psicologica. La terapia si basa pertanto sulla co-costruzione del significato, in cui terapeuta e paziente collaborano nel comprendere i sintomi e le difficoltà del paziente alla luce della sua cultura d’origine. Anche a Firenze, come presso gli altri centri, la presa in carico ha carattere olistico e multi-livello, prevedendo un primo contatto con gli operatori che effettuano il referral – in caso di segnalazioni da CAS e SAI – per approfondire le informazioni fornite e coinvolgerli attivamente nel percorso; il coinvolgimento di altri professionisti (es. medici, assistenti sociali, etc.); la presenza di un’ équipe multidisciplinare in cui la mediazione linguistico-culturale ha un ruolo centrale sia durante i colloqui che nelle fasi precedenti e successive; la possibilità di ricorrere a consulenze etnocliniche per operatori e pazienti.
Oltre alle attività del centro Psyché, a Firenze Medu collabora con la USL Toscana Centro all’interno del Consultorio Persefone, in partenariato con CAT Cooperativa Sociale e l’Associazione Progetto Arcobaleno, mettendo a disposizione una psicoterapeuta che opera in équipe multidisciplinare con le ginecologhe e ostetriche del consultorio per fornire supporto medico-psicologico alle donne che hanno subito violenza sessuale e di genere.
In tutti i centri, il supporto psicosociale si svolge parallelamente all’attività clinica e ne è l’imprescindibile complemento. Esso si articola sia in attività di orientamento e accompagnamento per il pieno inserimento nel tessuto sociale, sia in iniziative laboratoriali promosse direttamente dai centri Psyché. L’orientamento si basa su una mappatura costantemente aggiornata dei servizi socio-sanitari, delle associazioni, degli enti di tutela presenti sui territori e su un capillare lavoro di rete. La mappatura dei servizi permette di garantire un orientamento personalizzato verso percorsi di inclusione sociale, di supporto sanitario, lavorativo, abitativo, culturale etc., nell’ottica di un approccio integrato alla salute. Ogni paziente può così individuare, insieme agli operatori di Medu, le attività ritenute più utili e soddisfacenti per il proprio percorso di salute e di vita. I singoli centri hanno inoltre attivato, nel corso degli anni, diversi progetti psicosociali, spesso a partire dalle proposte e dai bisogni espressi dai e dalle pazienti. Tra questi, il laboratorio musicale, confluito nella Medu Band, il laboratorio teatrale e il corso di yoga. I gruppi, gestiti da professionisti volontari insieme alle operatrici psicosociali e ai mediatori culturali, hanno solitamente una cadenza settimanale e si configurano come luoghi di creatività, incontro e socializzazione che assumono una potente valenza terapeutica.
In Sicilia, oltre alle attività di supporto medico-psicologico e psicosociale, il team è impegnato in interventi di Psychological First Aid (PFA) presso gli Hotspot di Cifali e Pozzallo (Sicilia orientale). Il PFA si basa su un aiuto umano e un supporto pratico ai migranti e richiedenti asilo subito dopo lo sbarco in Italia. Condotto in sessioni di gruppo, il PFA fornisce un’importante opzione alternativa o complementare alla terapia individuale – che resta valida seppur raramente realizzabile in assenza di setting adeguato – dove i pazienti possono convalidare le loro esperienze in un ambiente relativamente sicuro. Questo approccio viene adottato con persone che non presentano immediatamente gravi sintomi dissociativi e con un adeguato grado di resilienza ed è particolarmente utile per i migranti ospitati negli Hotspot perché permette di raggiungere un maggior numero di persone. In tutti i centri Psyché sono previsti spazi di confronto clinico con cadenza settimanale durante i quali si discute dei casi clinici e degli altri interventi clinico-riabilitativi che offrono i centri.
Inoltre, al fine di prevenire il trauma vicario, la metodologia dei tre centri Psyché prevede degli incontri di supervisione mensile con un professionista esterno. Essi rappresentano l’occasione in cui gli operatori dei centri possono condividere e rielaborare i vissuti e le difficoltà sperimentate.
Oltre alle attività di cura, i progetti di salute mentale di Medu contemplano attività di documentazione, formazione e ricerca sulla salute mentale transculturale, al fine di contribuire alla conoscenza e al contrasto del fenomeno della tortura, ma anche di fornire ai professionisti della salute e dell’accoglienza strumenti di intervento efficaci ed evidence-based per una presa in carico realmente in grado di promuovere salute anche a partire da traumi inenarrabili.
Da gennaio a dicembre 2023, i tre centri Psyché per la salute mentale transculturale di Firenze, Roma e Ragusa hanno fornito assistenza medico-psicologica e psicosociale a 241 pazienti provenienti da 50 diversi Paesi, effettuando in totale 1.865 sedute. A questi, si aggiungono i migranti e richiedenti asilo raggiunti attraverso le attività di PFA (Psychological First Aid) presso gli Hotspot di Cifali e Pozzallo: 907 persone attraverso 91 sessioni di gruppo e 120 attraverso sessioni individuali.




Da gennaio a dicembre 2023, i tre centri Psyché per la salute mentale transculturale di Firenze, Roma e Ragusa hanno fornito assistenza medico-psicologica e psicosociale a 241 pazienti provenienti da 50 diversi Paesi, effettuando in totale 1.865 sedute.
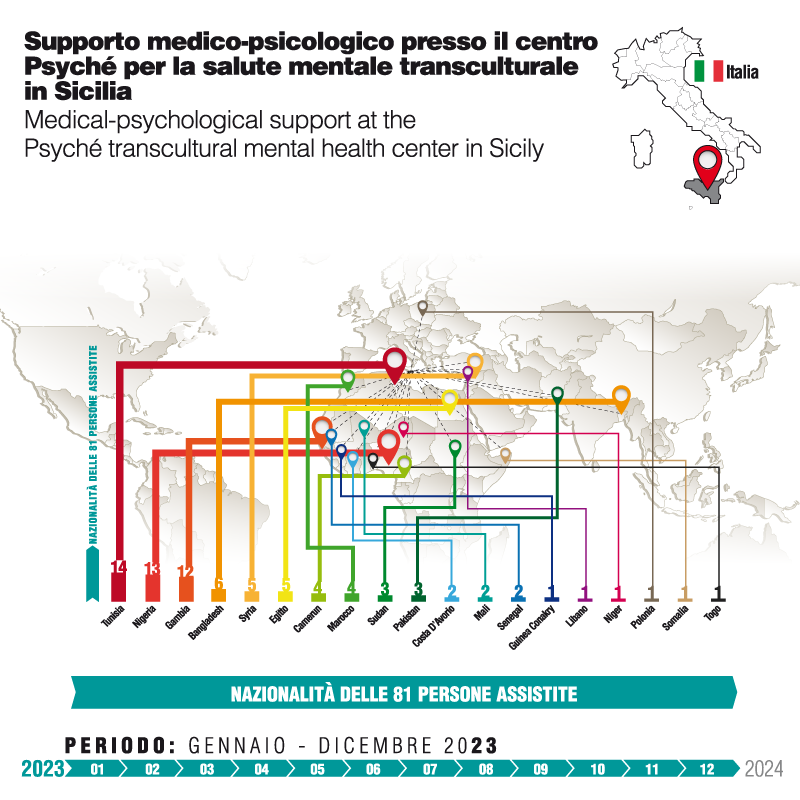
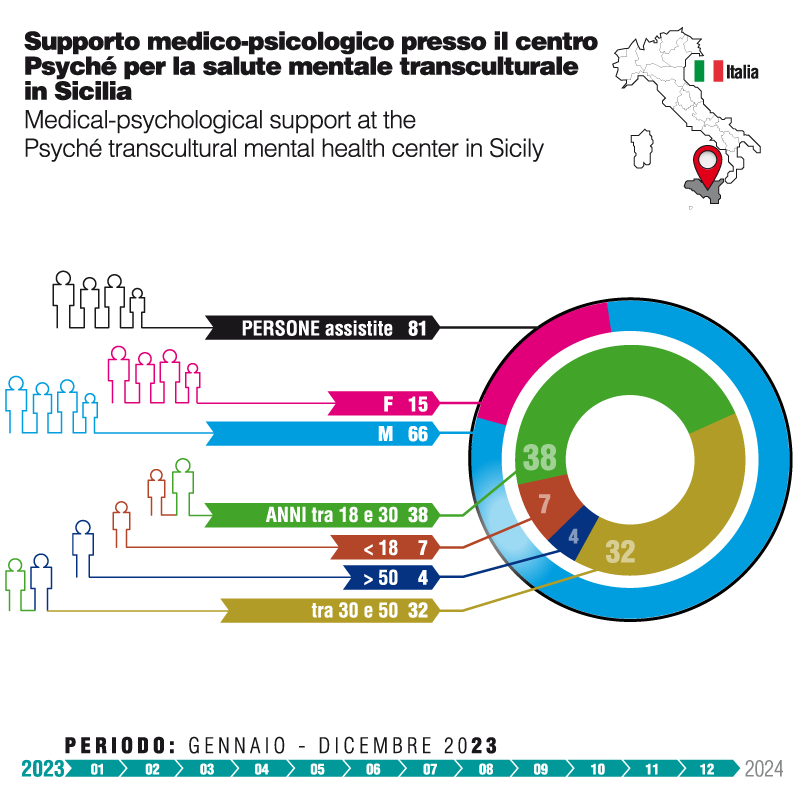
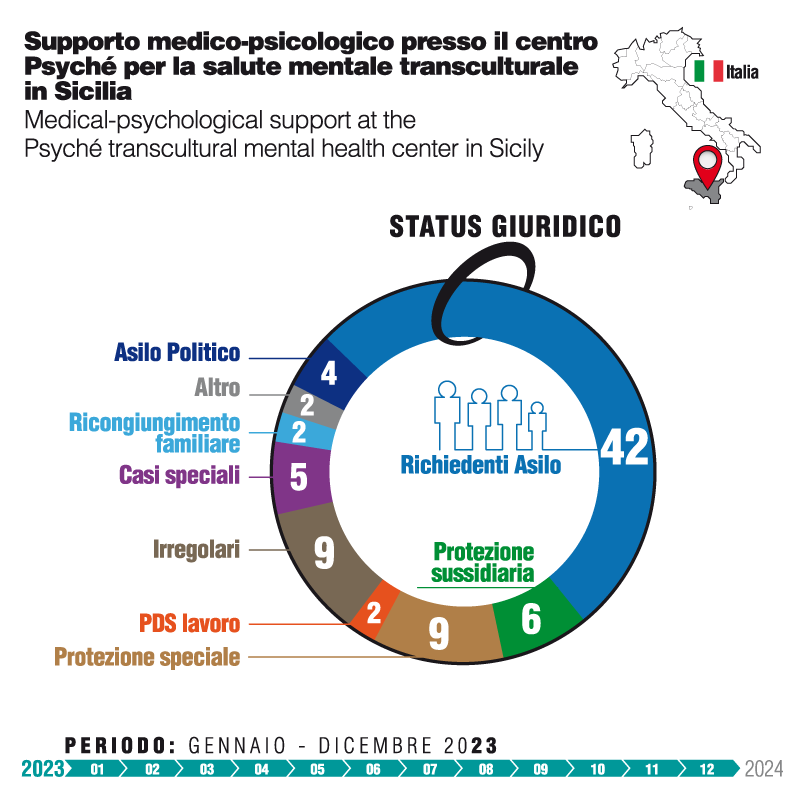
Presso il centro Psyché in Sicilia (Ragusa) il team di Medu ha assistito 82 pazienti nel corso di 574 sedute. L’82% erano uomini, appartenenti alla fascia di età tra i 18 e i 30 anni (46%), seguita da quella tra i 31 e i 50 anni (40%). I minori di 18 anni rappresentavano il 9% mentre le persone con età superiore ai 50 anni il 5%. Le tre principali nazionalità sono risultate essere Tunisia, Nigeria e Gambia e la maggioranza dei pazienti era costituita da richiedenti asilo (32%). I dati rispecchiano la popolazione presente presso i centri di accoglienza della provincia di Ragusa: per lo più giovani uomini provenienti dai Paesi dell’Africa Sub-sahariana occidentale, sbarcati in Sicilia dopo la traversata del Mediterraneo centrale e spesso sopravvissuti a torture e trattamenti inumani e degradanti nei Paesi di origine e/o di transito.
A questi pazienti, si aggiungono quelli raggiunti attraverso le attività di PFA (Psychological First Aid) presso gli Hotspot di Cifali e Pozzallo. In 5 mesi (agosto-settembre), sono state raggiunte 907 persone attraverso 91 sessioni di gruppo e 120 persone attraverso le sessioni individuali. Tra queste, il 65% era costituito da minori non accompagnati (MSNA), a testimonianza dell’estrema vulnerabilità di questo gruppo di popolazione. Nel 2023, i minori non accompagnati (MSNA) hanno rappresentato il 10,9% dei 157.652 migranti sbarcati sulle nostre coste.
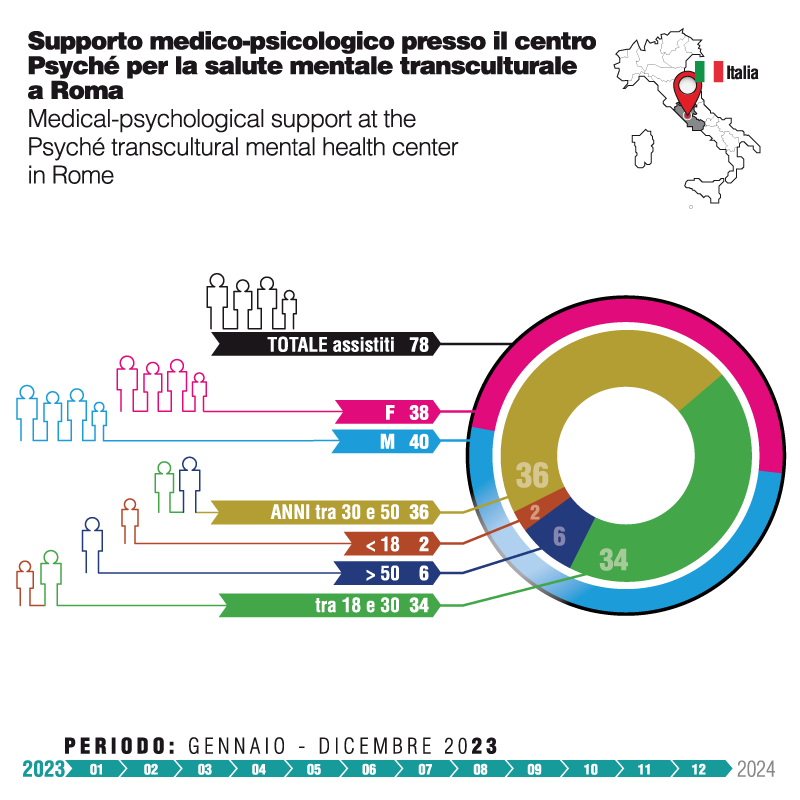
A Roma, il team ha assistito 78 pazienti, di cui 38 donne e 40 uomini, effettuando in totale 790 colloqui. Le tre nazionalità maggiormente rappresentate sono state l’Afghanistan, la Nigeria e l’Egitto. Quanto alle fasce d’età, si è riscontrata una distribuzione piuttosto uniforme, con un numero significativo di pazienti tra i 31 e i 50 anni (46%) e i 18 e i 30 anni (43%). La maggior parte dei pazienti era titolare dello status di rifugiato (35%) o di un permesso di soggiorno come richiedente asilo (32%). Il bilanciamento tra uomini e donne è indice sia di una presenza più consolidata e prolungata nella città, sia della specificità dell’intervento, che prevede attività di outreach e psico-educazione anche presso le case famiglia del circuito donna-bambino di Roma capitale.
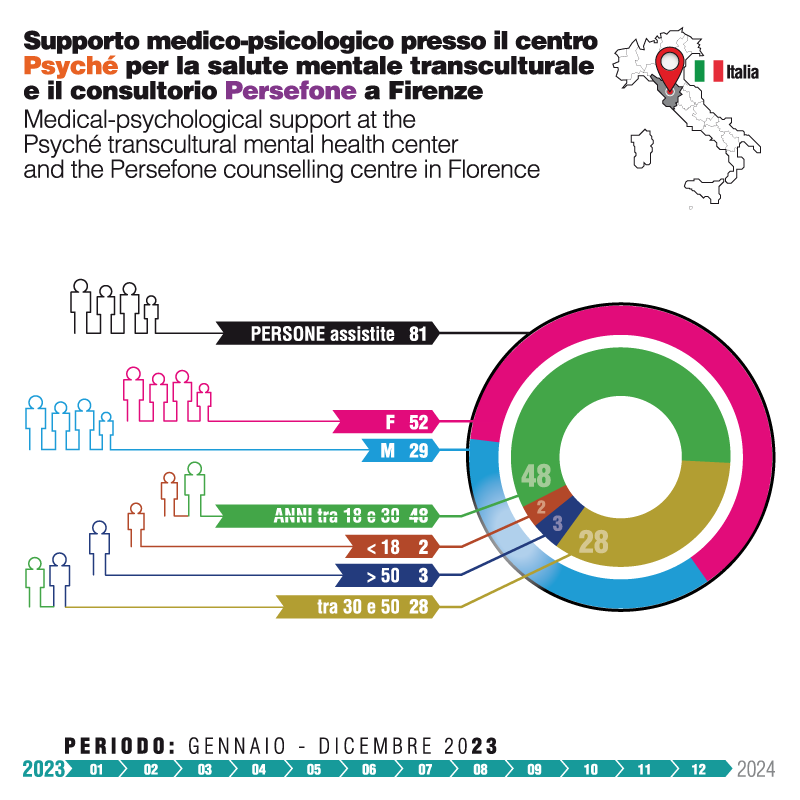
A Firenze, il centro Psyché ha condotto 501 colloqui psicologici con 81 persone, in prevalenza donne (64%). Le nazionalità più rappresentate sono state l’Afghanistan, la Nigeria e il Pakistan. La maggior parte dei pazienti aveva un’età compresa tra i 18 e i 30 anni (59%) e i 31 e i 50 anni (35%). In termini di status legale, la maggioranza era costituita da richiedenti asilo (44%), seguiti da rifugiati (40%).
W., 16 anni, testimonianza raccolta dal team di MEDU presso l’Hotspot di Cifali
La maggior parte dei pazienti dei centri Psychè è stata esposta a traumi complessi, ovvero a eventi ripetuti, prolungati nel tempo e di natura interpersonale.
In un campione di 120 persone assistite, ciascun migrante e rifugiato era sopravvissuto in media a oltre 7 eventi traumatici pre-migratori, migratori e post-migratori. Tra i più frequenti vi erano la tortura, la detenzione e gravi abusi fisici. Tutti fattori di rischio per lo sviluppo delle forme più severe di PTSD (Barbieri et al., 2020).
I fattori post-migratori quali le carenti condizioni di accoglienza, la precarietà dello status legale, l’isolamento, lo scarso supporto psicosociale, la barriera linguistica rappresentano evidenti fattori di rischio per l’insorgenza o l’acutizzazione dei disturbi post-traumatici.
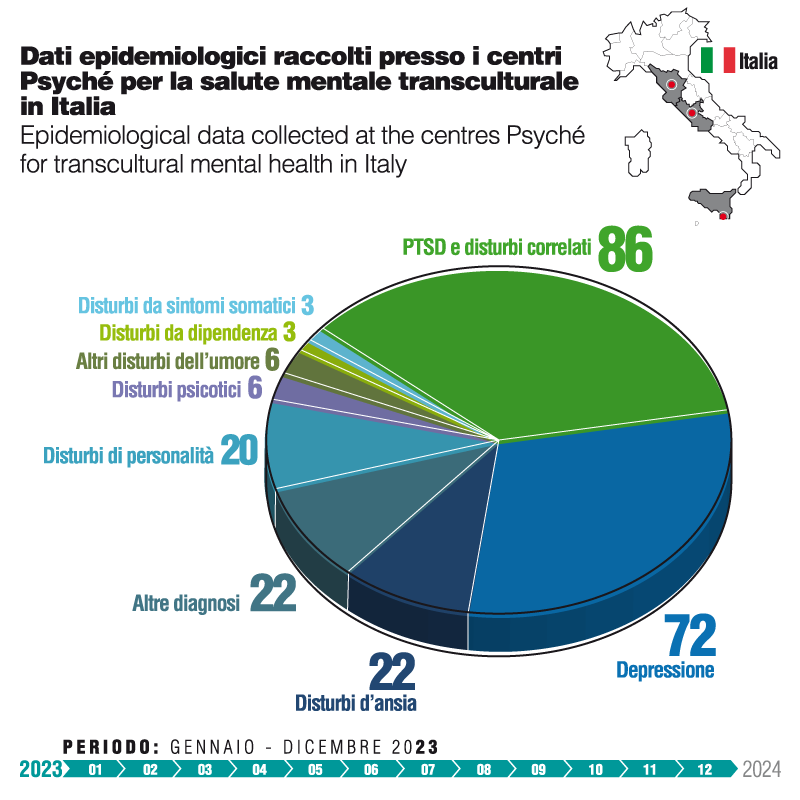
Dall’analisi degli indicatori di salute mentale riscontrati tra i pazienti dei tre centri Psyché – Roma, Firenze e Ragusa – emergono delle differenze degne di essere approfondite. L’incidenza delle diagnosi di disturbo post-traumatico da stress (PTSD) è significativamente più elevata rispetto alle altre diagnosi (per esempio la depressione) tra i pazienti assistiti in Sicilia, mentre a Roma si osserva un trend opposto, in cui i disturbi depressivi sono descritti nella maggior parte dei pazienti assistiti, a fronte di un’incidenza ancora rilevante, ma significativamente inferiore, di quadri clinici post-traumatici. A Firenze, infine, si osserva un sostanziale equilibrio tra le diverse manifestazioni sintomatologiche (depressiva e post-traumatica).
Queste differenze possono essere ascritte a diversi fattori. In primo luogo, i contesti in cui operano i tre centri di salute mentale transculturale, e le loro stesse caratteristiche, presentano delle differenze non trascurabili. In Sicilia, l’intervento di cura e riabilitazione si configura di fatto come un intervento “di frontiera”, che riguarda principalmente persone di recente arrivo, le quali sovente tendono a manifestare sintomi post traumatici acuti. A Firenze, il centro clinico è specificatamente rivolto a persone sopravvissute a tortura e violenza intenzionale. D’altra parte, il centro Psyché di Roma accoglie non solo persone esposte a esperienze di tortura e violenza intenzionale ma tutte le persone migranti, richiedenti asilo e rifugiate che manifestano una forma di sofferenza psichica. Inoltre, a Roma, la maggior parte dei pazienti, generalmente presente in Italia da più tempo rispetto alla Sicilia, ha già intrapreso un percorso di autonomia lavorativa ed abitativa che ha implicato una rielaborazione delle esperienze traumatiche. Proprio il percorso di integrazione sociale in una grande città come Roma risulta spesso problematico e, nell’esperienza di Medu, è proprio sul medio periodo, superate le prime fasi dell’accoglienza, che queste difficoltà contribuiscono a far emergere quadri depressivi di interesse clinico (Li et al., 2016).
È importante evidenziare come la maggior parte dei pazienti presi in carico dai centri di Medu sia stato esposto a traumi complessi, ovvero a eventi ripetuti, prolungati nel tempo e di natura interpersonale. Sono queste situazioni limite in cui la persona spesso non può in alcun modo sottrarsi alla minaccia. In un campione di 120 persone assistite nei progetti Medu, ciascun migrante e rifugiato era sopravvissuto in media a oltre 7 eventi traumatici pre-migratori, migratori e post-migratori. Tra i più frequenti vi erano la tortura, la detenzione e gravi abusi fisici. Tutti fattori di rischio per lo sviluppo delle forme più severe di PTSD (Barbieri et al., 2020).
VIDEO
La letteratura scientifica evidenzia come la condizione di rifugiato rappresenti spesso un fattore di rischio per lo sviluppo di forme, anche severe, di disagio psichico. In particolare, tra i disturbi mentali maggiormente riscontrati in questa popolazione (dato confermato anche dalla nostra esperienza) vi sono la depressione, il PTSD e il Disturbo Post Traumatico da Stress Complesso (C-PTSD). Quest’ultima manifestazione psicopatologica è stata solo recentemente descritta nel Classificazione Internazionale delle Malattie Mentali (ICD-11, 2018) dell’OMS e rappresenta una categoria diagnostica che si differenzia dal PTSD e che si caratterizza per la sua particolare gravità.
Il C-PTSD è sovente il risultato di un’esposizione a eventi traumatici complessi ed è un disturbo caratterizzato da tutti i sintomi tipici del PTSD (presenza di pensieri intrusivi con memorie vivide e intrusive, flashback o incubi; evitamento di pensieri, ricordi e di stimoli esterni associati al trauma; ipervigilanza ed esagerata risposta d’allarme) con l’aggiunta di gravi e durature compromissioni in una serie di aree di funzionamento, tra le quali: la regolazione delle emozioni e il controllo degli impulsi; una negativa percezione di sé (sentirsi inutili e senza valore); una compromissione delle relazioni interpersonali. Si riscontrano inoltre con frequenza sintomi e stati dissociativi anche gravi. Come è facile immaginare, il C-PTSD, per le sue caratteristiche, rappresenta spesso un ostacolo importante nel processo di integrazione sociale del rifugiato e del migrante nel nuovo paese di accoglienza.
Dobbiamo peraltro sottolineare che in base alla nostra esperienza, frutto del lavoro negli anni con persone provenienti da oltre 70 Paesi e da quattro continenti, le forme di sofferenza psichica attualmente denominate nei manuali diagnostici come PTSD e C-PTSD sono presenti in modo ubiquitario in persone provenienti da tutte le aree del mondo pur manifestandosi di volta in volta in accordo con le credenze e la visione di ciascuna cultura. Del resto, i quadri di PTSD complesso non tempestivamente diagnosticati, che si manifestano spesso con quadri di scompenso acuto accompagnati da sintomi dissociativi importanti (dai flashback, ai sintomi di depersonalizzazione e derealizzazione, dalle amnesie dissociative alle pseudo-allucinazioni uditive), possono indurre a diagnosi erronee (ad esempio possono essere interpretati come condizioni psicotiche) soprattutto nei servizi di urgenza sprovvisti di interpreti e mediatori culturali.
I quadri di disagio psichico post-traumatico manifestati dai rifugiati e richiedenti asilo nei Paesi di accoglienza possono trovare evidenti fattori di rischio in eventi pre-migratori e migratori – come gli abusi, le violenze intenzionali e le esperienze traumatiche sperimentate nel paese di origine e di transito – come anche in fattori post-migratori, come le carenti condizioni di accoglienza, la precarietà dello status legale, l’isolamento, lo scarso supporto psicosociale, la barriera linguistica. È questo, dal nostro punto di vista, un aspetto da tenere in particolare considerazione poiché ha importanti implicazioni nelle strategie di accoglienza dei Paesi di asilo.
Recentemente, due studi pubblicati da Medu hanno indagato le variabili socio-anagrafiche che possono spiegare la sintomatologia post-traumatica in due campioni di rifugiati e richiedenti asilo residenti rispettivamente in Italia (Barbieri et al., 2021) e in Niger (Barbieri et al., 2022). I risultati di queste ricerche hanno evidenziato come, a parità di esposizione a traumi complessi, coloro che erano ospitati in grandi, sovraffollati e isolati centri di accoglienza (CARA o presidi umanitari di grandi dimensioni, in Italia come in Africa) manifestavano una sintomatologia post-traumatica più grave e severa rispetto a coloro che risiedevano all’interno di centri di piccole dimensioni, con servizi di accoglienza più capillari. I fattori post-migratori (in questo caso il sistema di accoglienza) rappresentano dunque un fattore assai rilevante nel determinare le condizioni di salute mentale di migranti e rifugiati sia in senso positivo sia in senso negativo provocando ri-traumatizzazioni e cronicizzazione della sintomatologia post-traumatica.
Ad oggi, il Servizio sanitario italiano (SSN) non appare dotato di strumenti adeguati a permettere l’identificazione precoce e la presa in carico delle persone con disturbi post-traumatici in un contesto transculturale. Il numero di questi pazienti è in costante aumento in considerazione dell’entità dei flussi migratori e dei dati di incidenza descritti, con conseguenze estremamente rilevanti – in termini di salute, impatto sociale, costi per il SSN – per l’intera collettività.

Agire sui sistemi di accoglienza, sulle tempistiche e le caratteristiche della procedura di asilo, mitigare i fattori di incertezza sul futuro, favorire la costruzione di un progetto migratorio e di reti affettive, garantire in tutte le fasi del percorso di riabilitazione medico-psicologica un approccio complementare – basato sulla compresenza di servizi territoriali di base e servizi specialistici per la presa in carico specializzata, la ricerca, la formazione, la supervisione – e culturalmente sensibile, rappresentano elementi chiave del successo dei percorsi di cura e di inserimento sociale.
L’esperienza decennale dei centri Psyché ha permesso di osservare i gap esistenti nei servizi di salute e nel sistema di accoglienza e di elaborare un modello di intervento efficace, replicabile e sostenibile, seppur ancora parziale. Un modello che vede nella sussidiarietà tra servizi pubblici e organizzazioni del privato sociale e nell’approccio sistemico i pilastri di una risposta possibile.
A questo fine, Medu ha elaborato alcune proposte concrete e coerenti con le indicazioni delle Linee guida ministeriali, auspicando che possano essere prese in seria considerazione dai decisori politici ai diversi livelli e dal sistema dei servizi socio-sanitari nel suo complesso.
Questo report vuole contribuire in modo concreto e tangibile al contrasto della tortura e dei trattamenti inumani e degradanti al contempo alla restituzione di un presente “attraversabile” a chi vi è sopravvissuto. I migranti, richiedenti asilo e rifugiati che si rivolgono ai centri Psyché, portano spesso esistenze ridotte a frammenti, rese invivibili dalla sofferenza inenarrabile di essere stati degradati e annientati nella propria umanità da altri esseri umani. Farlo attraverso la cura è un lavoro lento e faticoso, fatto di inciampi, cadute, piccoli e grandi traguardi. Per questo l’attenzione di Medu è rivolta innanzitutto alla creazione di “luoghi sicuri” , (si veda anche il mini documentario “UN LUOGO SICURO. Voci contro la tortura” ) dove, usando le parole di Giuseppe Cannella, psicoterapeuta e psichiatra del Centro Psyché a Ragusa, “c’è accoglienza, parola, diritto ad essere visti, considerati”.
Un percorso di cura di questo tipo ha necessità di basarsi sulla collaborazione multidisciplinare di organizzazioni e competenze professionali che si mettono in rete. Il passaggio dai network attuali, basati essenzialmente sulla collaborazione prevalentemente estemporanea tra servizi, organizzazioni, enti di tutela, a un approccio sistemico appare oggi quanto mai auspicabile. L’entità e le caratteristiche dei flussi migratori contemporanei pongono, infatti, sfide crescenti, così come desta particolare preoccupazione la progressiva contrazione dei servizi di supporto psicologico e psico-sociale all’interno dei centri di prima accoglienza in conseguenza delle recenti politiche governative.
Agire sui sistemi di accoglienza, sulle tempistiche e le caratteristiche della procedura di asilo, mitigare i fattori di incertezza sul futuro, favorire la costruzione di un progetto migratorio e di reti affettive, garantire in tutte le fasi del percorso di riabilitazione medico-psicologica un approccio complementare – basato sulla compresenza di servizi territoriali di base dotati di strumenti, metodologie d’intervento, competenze uniformi e servizi specialistici per la presa in carico specializzata, la ricerca, la formazione, la supervisione – e culturalmente sensibile, rappresentano elementi chiave del successo dei percorsi di cura e di inserimento sociale.
L’esperienza decennale dei centri Psyché ha permesso di osservare i gap esistenti nei servizi di salute e nel sistema di accoglienza e al contempo di elaborare un modello d’intervento efficace, replicabile e sostenibile, seppur ancora parziale. Un modello che vede nella sussidiarietà tra servizi pubblici e organizzazioni del privato sociale e nell’approccio sistemico i pilastri di una risposta possibile.
A partire da queste riflessioni, Medu ha elaborato alcune proposte concrete e coerenti con le indicazioni contenute nelle Linee guida ministeriali, auspicando che possano essere prese in seria considerazione dai decisori politici ai diversi livelli e dal sistema dei servizi socio-sanitari nel suo complesso:
Individuazione precoce
Accoglienza
Mediazione linguistico-culturale
Modello di intervento per la riabilitazione
L’auspicio è che l’agire dei centri Psyché possa incentivare l’adozione di pratiche di cura efficaci e replicabili, nella convinzione che prendersi cura delle persone sopravvissute a tortura e trattamenti crudeli, inumani e degradanti rappresenti insieme una responsabilità etica ineludibile e una scelta lungimirante. Non investire nell’individuazione precoce e la riabilitazione delle persone sopravvissute a traumi estremi significa infatti favorire la cronicizzazione dei disturbi, con un ingente costo sociale, umano ed economico per l’intera collettività.
Auspichiamo infine che al lavoro di cura si affianchi un impegno costante, da parte delle istituzioni e della società civile, contro ogni forma di trattamento inumano e degradante, a partire dalla ferma condanna nei confronti di quei Paesi dove la tortura rappresenta una prassi sistematica e consolidata.
Souleymane, assistito dal Centro Psyché Roma
Questo report è stato realizzato con il contributo di: Mariarita Peca (coordinatrice programmi nazionali Medu), Alice Daverio (Desk programmi nazionali Medu), Francesca Fasciani (coordinatrice Desk comunicazione Medu), Alberto Barbieri (medico, coordinatore generale Medu), Cristina Vitale (coordinatrice Medu in Sicilia), Federica Visco-Comandini (psicologa-psicoterapeuta, Medu Psyché Roma), Abdoulay Toure (mediatore culturale, Medu Psyché Roma), Hanna Chmielewska, (operatrice psicosociale, Medu Psyché Roma), Federica Massaro, (psicoterapeuta Medu Psychè Firenze) , Naijla Hassan (mediatrice culturale, Medu Psyché Ragusa), Giuseppe Cannella (psichiatra-psicoterapeuta, Medu Psyché Ragusa), Anna Dessì (psicologa-psicoterapeuta, Medu Psyché Ragusa), Serena Bigazzi (psicologa-psicoterapeuta, Medu Psyché Firenze), Silvia Ciofi Baffoni (ocordinatrice Medu in Toscana)
Ringraziamo Fatema, Zacharia e Mokthar per aver accettato di condividere la loro personale esperienza di rifugiati
Fotografie e video: Michele Cirillo
Grafica: Laura Galli
Webmaster: Anonino Calabrò
Dal 2017 i progetti di salute mentale transculturale Psyché sono realizzati con il sostegno di UNHCR, Agenzia ONU per i Rifugiati. Il progetto è inoltre supportato da Latter-day Saint Charities e Otto per Mille della Chiesa Valdese.

Si afferma spesso che eventi traumatici estremi come la tortura e la violenza intenzionale portino a una drammatica frammentazione delle funzioni psichiche di coloro che le subiscono. Allo stesso modo, il percorso di cura può essere visto, in metafora e nei fatti, come un processo di ricomposizione dei “frammenti” della mente e del corpo dei sopravvissuti, un pò come l’antica arte giapponese del kintsugi capace di rendere preziose le fratture.
Sono oltre un milione i migranti, i rifugiati e richiedenti asilo giunti in Italia nell’ultimo decennio, tra cui un’elevata percentuale di persone sopravvissute a traumi estremi. Dal 2014 Medici per i Diritti Umani ha tentato di fornire una risposta a questo bisogno di salute in progressivo aumento, implementando un modello di intervento per promuovere il benessere psicofisico e sociale delle persone sopravvissute a tortura o trattamenti crudeli, inumani e degradanti: i centri Psychè per la salute mentale transculturale, attivi a Roma, Firenze e Ragusa. Sono stati oltre 1.500 i migranti, richiedenti asilo e rifugiati assistiti in 9 anni nel corso di oltre 8.000 sedute. Di questi, oltre l’80% ha riferito di aver subito tortura o trattamenti inumani e degradanti nei Paesi di origine e/o lungo le rotte migratorie.
Oltre a presentare il modello di intervento dei centri Psychè, Medu cerca di offrire in questo rapporto – realizzato con il sostegno di UNHCR, Agenzia ONU per i Rifugiati – una panoramica della complessità attuale del rapporto tra migrazioni, trauma e salute mentale nei paesi di accoglienza.
Frammenti presenta inoltre alcune proposte concrete volte a migliorare la capacità di sistema del nostro paese nel gestire un fenomeno che pone numerose sfide, non solo sanitarie ma anche sociali e culturali, rivolgendosi in particolar modo ai decisori politici ai diversi livelli e al sistema dei servizi socio-sanitari nel suo complesso.
«Non posso ritornare nel mio Paese, vorrei provare a costruirmi una vita qui in Italia,
avere un lavoro, una famiglia e magari dei figli, ma mi sembra di trovare sempre un ostacolo.
C’è sempre un ostacolo davanti alla mia serenità e alla mia voglia di futuro»R., testimonianza raccolta dal team di MEDU presso il Centro Polifunzionale di Ragusa
Nell’ultimo decennio, l’Italia è diventata meta stabile di flussi migratori misti e consistenti. Sono oltre un milione i migranti, rifugiati e richiedenti asilo giunti in Italia nell’ultimo decennio. Il tanto citato “effetto migrante sano” non trova più corrispondenza nella realtà delle migrazioni verso l’Italia e viene sempre più soppiantato dalla “sindrome del migrante esausto”.
Tra i circa 1.500 richiedenti asilo incontrati da MEDU a partire dal 2014 nei diversi progetti di salute mentale, oltre l’80% ha riferito di aver subito tortura o trattamenti inumani e degradanti nei Paesi di origine e/o di transito.
Nel 2017, il Ministero della Salute ha emanato le Linee guida per l’assistenza, la riabilitazione e il trattamento dei disturbi psichici dei rifugiati che hanno subito torture, stupri o altre forme gravi di violenza psicologica, fisica o sessuale, ma l’Italia è ancora lontana dal pieno recepimento e dall’attuazione delle indicazioni in esse contenute.
Negli ultimi 20 anni, la popolazione rifugiata è aumentata in modo esponenziale a livello globale – nel 2004, UNHCR registrava 9,2 milioni di rifugiati nel mondo, una cifra che si è mantenuta quasi costante fino al 2012, con 10,4 milioni, per poi triplicare negli ultimi 10 anni, raggiungendo i 36,4 milioni nel 2023 – e, sebbene i flussi diretti verso l’Europa rappresentino una minima percentuale del totale, sono stati oltre un milione i migranti sbarcati solo in Italia negli ultimi dieci anni (2013 – 2023). Nell’ultimo decennio, l’Italia è diventata meta stabile di flussi migratori misti e consistenti. “Misti” in quanto ad arrivare – per lo più via mare, ma anche via terra – sono sia migranti provenienti da situazioni di crisi economica, che persone in fuga da conflitti bellici e da persecuzioni individuali. Il ben noto “effetto migrante sano”, citato da tanta letteratura scientifica, non trova più corrispondenza nella realtà delle migrazioni verso l’Italia e viene sempre più soppiantato dalla “sindrome del migrante esausto”. Tra i circa 1.500 richiedenti asilo incontrati da Medu a partire dal 2014 nei diversi progetti di salute mentale, oltre l’80% ha riferito di aver subito tortura o trattamenti inumani e degradanti nei Paesi di origine e/o di transito, in particolare e in modo sistematico in Libia, un Paese che ormai si configura come una vera e propria “fabbrica della tortura”.
Sono passati 40 anni da quando l’Assemblea Generale delle Nazioni Unite ha adottato la Convenzione contro la tortura e altre pene o trattamenti crudeli, inumani o degradanti e ne sono passati quasi 30 dalla sua ratifica prima che l’Italia, dopo numerosi richiami, introducesse nel proprio codice penale il reato di tortura (Articolo 613 bis della Legge 110 del 2017) facendo però venire meno il collegamento tra il reato e la qualifica di pubblico ufficiale di chi la commette.
Nello stesso anno, il Ministero della Salute ha emanato le Linee guida per l’assistenza, la riabilitazione e il trattamento dei disturbi psichici dei rifugiati e delle vittime di tortura (in attuazione dell’articolo 27 comma 1 bis del D.Lgs n. 18/2014), con l’intento di promuovere la riorganizzazione del sistema sanitario pubblico per favorire l’individuazione precoce e la presa in carico di richiedenti asilo e rifugiati sopravvissuti a torture, stupri o altre forme gravi di violenza psicologica, fisica o sessuale.
A rendere ancor più chiaro il quadro, interviene nel 2023 il “Vademecum per la rilevazione, il referral e la presa in carico delle persone portatrici di vulnerabilità in arrivo sul territorio e inserite nel sistema di protezione e accoglienza” del Ministero dell’Interno, elaborato in collaborazione con altre istituzioni, organizzazioni e stakeholder coinvolti nell’accoglienza e nella protezione dei migranti e dei rifugiati, con lo scopo di rafforzare il sistema di governance, fornendo indicazioni sulle procedure uniformi da adottare in tutte le fasi dell’accoglienza.
Aspetti centrali di questi documenti sono la continuità tracciata tra il sistema di accoglienza per i rifugiati e il sistema di assistenza socio-sanitaria, la redazione di certificazioni essenziali nell’iter della richiesta di asilo, l’erogazione di servizi di mediazione culturale indispensabili per la costruzione della relazione terapeutica e l’approccio multidisciplinare integrato.
Ad oggi, tuttavia, il recepimento delle Linee guida ministeriali appare del tutto parziale e disomogeneo. Solo tre regioni – Lazio, la Toscana e Piemonte – le hanno recepite, mentre in altre regioni, in assenza di fondi strutturali, risulta impossibile mettere in atto una riorganizzazione dei servizi sanitari attraverso équipe stabili sui territori, il potenziamento dei servizi esistenti, l’introduzione della mediazione linguistico-culturale e la formazione del personale.
Questo rapporto nasce a partire dalla convinzione che sia necessario e possibile adottare modelli di intervento sostenibili, efficaci e replicabili per la presa in carico delle persone con disturbi post-traumatici e dare vita ad una proposta concreta e necessaria per promuovere il benessere integrale e ricomporre i frammenti di esistenze sospese.


I centri Psyché sorgono in tre Regioni caratterizzate da una consistente presenza di richiedenti asilo e rifugiati: Lazio, Toscana e Sicilia. Le tre Regioni accolgono nei centri CAS e SAI complessivamente il 23% dei richiedenti asilo e rifugiati presenti a livello nazionale (9% nel Lazio; 7% rispettivamente in Toscana e Sicilia). Sebbene il Lazio e Toscana abbiano recepito le Linee guida ministeriali del 2017, lo stato di implementazione delle indicazioni in esse contenute appare ad oggi piuttosto parziale.
Alcune criticità sono riscontrabili in modo trasversale nelle tre Regioni:
Ad aprile 2024, i progetti territoriali SAI a livello nazionale registravano un totale di 38.206 posti attivi, di cui solo il 2% (748) era dedicato a persone con disturbi mentali o disabilità.
La progressiva riduzione dei servizi all’interno dei CAS, in particolar modo quelli di assistenza legale e psicologica, in seguito all’emanazione della legge n. 50/2023 – il cosiddetto “Decreto Cutro” – ha contribuito, in generale, ad un netto deterioramento delle condizioni di benessere psico-fisico e di inclusione sociale delle persone accolte.
I centri Psyché sorgono in tre regioni caratterizzate da una consistente presenza di richiedenti asilo e rifugiati: Lazio, Toscana e Sicilia. Se si considerano solo le presenze nei centri CAS e SAI, le tre regioni accolgono complessivamente il 23% dei richiedenti asilo e rifugiati presenti a livello nazionale (9% nel Lazio; 7% rispettivamente in Toscana e Sicilia). Se in Sicilia questa popolazione è costituita perlopiù da persone di recente sbarco o nella prima fase del percorso di accoglienza, nel Lazio – in particolare a Roma – si tratta di una popolazione più variegata, che include persone di recente arrivo, migranti forzati in transito, rifugiati con una presenza stabile e prolungata sul territorio. Nell’Area Metropolitana Fiorentina (AMF) e in generale in Toscana, invece, i richiedenti asilo e rifugiati che vivono nei Centri di Accoglienza Straordinaria (CAS) o nel Sistema di accoglienza ed integrazione (SAI) sono per lo più persone trasferite dalle zone di sbarco del sud Italia o giunte dalla frontiera nord, dopo l’attraversamento della rotta balcanica. Esse si inseriscono in un quadro migratorio regionale che vede, in generale, una tendenza alla stabilizzazione della popolazione straniera residente.
La progressiva riduzione dei servizi all’interno dei CAS, in particolar modo quelli di assistenza legale e psicologica, in seguito all’emanazione della legge n. 50/2023 – il cosiddetto “Decreto Cutro” – ha contribuito ad un netto deterioramento delle condizioni di benessere psico-fisico e sociale delle persone accolte. A ciò, d’altra parte, non ha fatto seguito un potenziamento dei servizi di supporto psicologico presenti sul territorio, determinando un esponenziale aumento delle richieste di assistenza pervenute ai centri Psyché nel corso dell’ultimo anno.
Sebbene due delle regioni dove sorgono i Centri Psyché abbiano recepito le Linee guida ministeriali del 2017, il loro stato di implementazione appare ad oggi piuttosto parziale.
Nel Lazio, dove i richiedenti asilo e rifugiati accolti nei CAS e SAI erano 12.231 alla fine del 2023 (fonte: Cruscotto statistico giornaliero, a cura del Dipartimento per le Libertà civili e l’Immigrazione), sono presenti servizi pubblici dedicati alla salute mentale di migranti e rifugiati già da prima della pubblicazione delle Linee guida. In particolare, la ASL Roma 1 con il centro SaMiFo (Salute Migranti Forzati), nato nel 2006 dal protocollo di intesa tra la ASL Roma 1 e il Centro Astalli, e l’Istituto Nazionale per la promozione della salute delle popolazioni Migranti ed il contrasto delle malattie della Povertà (INMP).
Entrambi promuovono attività di assistenza medico-psicologica, ma il primo ente è specificatamente rivolto a migranti forzati ed è altamente specializzato nella presa in carico di persone con esiti post-traumatici. La struttura si trova in una zona centrale e facilmente raggiungibile e offre molteplici servizi dedicati, tra cui gli ambulatori di medicina generale, psicologia, psichiatria, medicina legale, ginecologia e ostetricia, ortopedia, garantendo la presenza di mediatori linguistico-culturali in modo strutturato. L’assistenza medica prevede anche la componente medico-legale per la certificazione degli esiti fisici e mentali della tortura. L’INMP prevede la presa in carico di migranti forzati sia per aspetti di valutazione che di supporto medico. Tra i diversi servizi offerti è presente la presa in carico psicologica e psichiatrica di persone sopravvissute a tortura. Inoltre, diverse sono le organizzazioni del terzo settore che si occupano di fornire supporto medico-psicologico a migranti e rifugiati.
Tra queste, l’associazione Medici contro la Tortura, che offre assistenza e cura alle persone sopravvissute a tortura e trattamenti inumani e degradanti attraverso interventi medici, psicologici, sociali, di fisioterapia, di mediazione linguistico-culturale e socializzazione; l’associazione DUN che offre servizi di psicoterapia individuale e di gruppo. C’è poi il progetto Ferite Invisibili per la cura di migranti vittime di violenze intenzionali e torture, attivo dal 2005 all’interno dell’area sanitaria della Caritas di Roma.
Dal 2018 è attivo il Centro di Prevenzione Psicosociale “Nodo Sankara” della Cooperativa Aelle il Punto che svolge la sua attività con persone titolari di protezione internazionale, intervenendo sulle prime manifestazioni del disagio psichico e offrendo un servizio gratuito di consulenza legale. C’è poi l’associazione “ETNA” attiva dal 2008, con l’obiettivo di fornire supporto psicoterapico, tra le altre, a persone migranti, rifugiate o richiedenti protezione internazionale, donne vittime di tratta e minori stranieri non accompagnati, con progetti terapeutici centrati sui bisogni delle persone.
In questo panorama, il centro Psychè di Medu opera dal 2014, con un team specializzato nella presa in carico medico-psicologica e psicosociale delle persone migranti e rifugiate con disturbi psichici di natura post-traumatica, ma non solo. Il centro offre assistenza a tutte le persone con disagio psichico, secondo una prospettiva transculturale. La sua specificità è quella di affiancare all’assistenza diretta una costante attività di ricerca operativa e di documentazione.
In Sicilia, alla fine del 2023, erano presenti 10.380 richiedenti asilo e rifugiati nei centri CAS e SAI (fonte: Cruscotto statistico). Nei soli CAS della Provincia di Ragusa, al 31 dicembre 2023 si contavano 509 richiedenti asilo, a fronte di una capienza di 735 posti. In questa regione “di approdo”, a 7 anni dalla pubblicazione delle Linee guida, si riscontrano ancora pochissime esperienze virtuose che traducono in azione le raccomandazioni in esse contenute. Spesso sono le organizzazioni del privato sociale, in collaborazione con le realtà sanitarie territoriali, a fornire servizi di individuazione precoce e presa in carico dei migranti vulnerabili.
Nello specifico, il servizio SoT (Sopravvissuti a tortura) – un servizio multidisciplinare di cura e assistenza rivolto a persone migranti, richiedenti asilo e rifugiate sopravvissute a tortura e altre forme gravi di violenza intenzionale, realizzato a Palermo da personale del Policlinico (AOUP) “Paolo Giaccone”, Dipartimento PROMISE e MSF – rappresenta l’esempio migliore. Il servizio si articola in: assistenza medica di primo livello attraverso l’ambulatorio di medicina delle migrazioni, assistenza psicologica e psicoterapica, assistenza sociale, assistenza legale, in collaborazione con l’Associazione Clinica Legale per i Diritti Umani – CLEDU ETS – e il Dipartimento di Giurisprudenza dell’Università degli Studi di Palermo. Per approfondimenti diagnostici e visite di secondo livello, i beneficiari del Servizio SoT possono usufruire delle prestazioni specialistiche del Policlinico. Gli stessi beneficiari possono, inoltre, essere inviati all’Unità di Medicina Legale (all’interno del Dipartimento PROMISE) per l’indagine approfondita e la certificazione degli esiti delle torture subite, valida anche per le procedure di riconoscimento della protezione internazionale.Afferente all’ASP di Catania, l’ambulatorio di psichiatria transculturale continua ad operare da anni nel settore, occupandosi nello specifico dell’individuazione e la presa in carico medico-psicologica delle persone sopravvissute a tortura. Il dottor Virgilio, tra i professionisti dell’ambulatorio, ha collaborato proprio alla stesura delle Linee guida ministeriali.
Nella Provincia di Ragusa, invece, Medu è l’unica organizzazione che offre supporto psichiatrico, psicologico e psicoterapeutico a migranti, richiedenti asilo e rifugiati vittime di tortura e trattamenti crudeli, inumani e degradanti. Coerentemente con le indicazioni contenute nelle Linee guida, gli interventi di Medu in Sicilia prevedono la presenza di un team con una formazione e un’esperienza consolidata nell’ambito dei disturbi post-traumatici e un approccio transculturale, attento ai diritti umani e alla prospettiva di genere. Le attività includono il supporto psicologico immediato e l’individuazione precoce delle vulnerabilità nei momenti successivi allo sbarco – attraverso gli interventi di Psychological First Aid (PFA) -, la presa in carico medico-psicologica e psicosociale, la certificazione medico-psicologica degli esiti di tortura e trattamenti inumani e degradanti.
L’approccio multidisciplinare e di rete è fondamentale nella realizzazione dei referral esterni e della presa in carico olistica dei pazienti, che prevede la necessaria collaborazione con associazioni, servizi, enti di tutela che si occupano di accoglienza, supporto socio-legale, tutela dei minori, violenza di genere, tratta, etc. Non ultime, le attività di supervisione per prevenire la traumatizzazione vicaria e il burn-out del team nonché la formazione del personale dei centri di accoglienza, dei professionisti della salute e dei servizi che si occupano di immigrazione e asilo sono parte integrante del mandato di Medu in Sicilia. La collaborazione con l’Azienda sanitaria locale ed in particolare con il DSM (Dipartimento di Salute Mentale) per la presa in carico congiunta dei pazienti è garantita attraverso il rinnovo annuale di uno specifico Protocollo di intesa.
In Toscana, a fine 2023 i richiedenti asilo e rifugiati presenti nelle strutture d’accoglienza erano 9.788 (fonte: Cruscotto statistico), con una crescita esponenziale rispetto agli anni precedenti, in particolar modo a partire dal 2022 (7.115 persone accolte a fronte delle 5.090 del 2021). Nonostante il recepimento delle Linee guida ministeriali, in Toscana esistono solo due servizi pubblici parzialmente dedicati alla presa in carico dei richiedenti asilo e rifugiati con disagio psichico: il centro di etnopsicologia clinica e di comunità dell’U.F.C. S.M.A. di Prato, che all’interno del servizio di salute mentale dell’Azienda Usl Toscana Centro dispone di etnopsicologi con una formazione consolidata; il servizio di etnopsichiatria all’interno del CSM (Centro di Salute Mentale) di Grosseto, attivo grazie ad un finanziamento FAMI (Progetto SPRINT).
A Firenze e nella zona metropolitana non esiste invece alcun servizio pubblico dedicato. Le uniche realtà che forniscono una risposta al bisogno di salute mentale di migranti e rifugiati sono il Centro Psyché di Medu e l’Ambulatorio Stenone, che dispone di un Servizio di salute mentale condotto da volontari medici dedicato alle persone senza dimora, ma anche a rifugiati e richiedenti asilo.
Nonostante le differenze tra i tre contesti, alcuni elementi critici sono riscontrabili in modo trasversale nelle tre regioni. Primo tra tutti, la carenza o assenza di mediazione culturale presso i servizi sanitari e in particolare i servizi di salute mentale territoriali. Solo in rari casi, infatti, la mediazione culturale è presente in modo strutturato nei servizi di salute mentale (es. i già citati SaMiFo e INMP a Roma, il Consultorio Persefone e alcuni presidi ospedalieri a Firenze). In Toscana, le USL (Unità Sanitarie Locali) dispongono di servizi di mediazione linguistica attivabili a chiamata da parte del personale sanitario sia sul territorio – presso consultori e ambulatori – che nei presidi ospedalieri (tra cui Careggi e Meyer a Firenze), oltre a dei mediatori fissi in alcuni presidi. È inoltre attivo in tutto il territorio un servizio di interpretariato a chiamata. Spesso però il personale sanitario non è a conoscenza delle procedure per l’attivazione del servizio e, in aggiunta, il budget disponibile è piuttosto limitato. La mediazione è attivabile a chiamata anche nella ASP (Azienda Sanitaria Provinciale) di Ragusa, così come in diversi servizi sanitari territoriali e presidi ospedalieri della città di Roma.
Quanto all’individuazione precoce, nei luoghi di sbarco della Sicilia orientale dove opera Medu (Hotspots di Pozzallo e Cifali), sono presenti dei “vulnerability experts” dell’EUAA (European Union Agency for Asylum), con i quali il team PFA di Medu si coordina in modo costante. Si tratta di un modello certamente virtuoso, che ha permesso di identificare diversi casi vulnerabili per i quali sono stati individuati percorsi di accoglienza dedicati e, ove necessario e in seguito a ripetuti colloqui individuali, è stata predisposta una relazione medica o la certificazione medico-legale degli esiti di tortura/trattamenti crudeli, inumani e degradanti.
Quanto ai centri di accoglienza CAS, invece, la carenza di servizi dedicati e di personale con una formazione e delle competenze adeguate, non consente, nella maggior parte dei casi, una corretta individuazione e un pronto referral delle persone vulnerabili. Nell’esperienza di Medu, accade spesso che persone con disturbi post-traumatici vengano riferite ai centri Psyché perché presentano comportamenti difficilmente gestibili all’interno di strutture con un elevato numero di persone, operatori non adeguatamente formati e assenza di servizi di orientamento e supporto informativo, psicologico, legale. D’altra parte, le strutture di accoglienza del SAI dedicate ai richiedenti asilo e rifugiati con vulnerabilità e in particolare con vulnerabilità psichica sono del tutto insufficienti.
Ad aprile 2024, i progetti territoriali SAI a livello nazionale registravano un totale di 38.206 posti attivi, di cui solo il 2% (748) era dedicato a persone con disturbi mentali o disabilità. Inoltre, quanto alle competenze del personale dei servizi di salute e di accoglienza, in nessuna delle tre regioni si è assistito all’implementazione di attività strutturate di formazione e aggiornamento del personale sui temi della salute mentale transculturale, dell’individuazione precoce delle persone sopravvissute a tortura e trattamenti inumani e degradanti, della presa in carico multi-livello, della certificazione medico-legale degli esiti di tortura, etc. Tali iniziative appaiono piuttosto sporadiche, spesso messe in campo da organizzazioni del privato sociale o finanziate attraverso specifici bandi. Si è in ogni caso molto lontani da quella ristrutturazione sistemica dei servizi prevista dalle Linee guida e da una piena implementazione di un approccio basato sulla complementarietà tra servizi pubblici e privato sociale, che oggi appare quanto mai auspicabile.
«Devo aiutare mia madre che è sola e non ha i soldi per mandare avanti la famiglia. Sono qui da due settimane, vorrei uscire e non perdere tempo (…) Nel gommone entrava acqua, eravamo quaranta persone e il motore non aveva carburante. E’ venuta una grande nave. Allah ha voluto salvarci. Devo uscire da qui, voglio lavorare e aiutare mia madre…»
15 anni, testimonianza raccolta dal team MEDU presso l’Hotspot di Pozzallo, Sicilia


Rosa (nome di fantasia), assistita dal Centro Psyché Roma
Dal 2014 MEDU ha implementato un modello di intervento per promuovere la salute mentale delle persone migranti e rifugiate sopravvissute ad eventi traumatici estremi: i centri Psyché per la salute mentale transculturale, attivi a Roma, Firenze e Ragusa.
I centri forniscono assistenza psicologica, psichiatrica e psico-sociale a tutte le persone che presentano disagio psichico di natura post-traumatica, qualunque sia la loro condizione giuridica, economica, sociale.
In 9 anni, sono state oltre 1.500 le persone assistite dai team dei tre centri nel corso di oltre 8.000 sedute individuali.
Il modello di intervento prevede due componenti complementari e interconnesse: la componente clinico riabilitativa, volta a favorire la rielaborazione delle memorie traumatiche e a promuovere il benessere psicologico, e quella psico-sociale, volto ad accompagnare il paziente nella riattivazione delle proprie risorse per costruire il proprio progetto di vita nel nuovo contesto.
A partire dal 2014, Medu ha implementato sul territorio nazionale un modello di intervento per promuovere la salute mentale delle persone migranti e rifugiate sopravvissute ad eventi traumatici estremi: i centri Psyché per la salute mentale transculturale. Attualmente, i centri Psyché sono dislocati su tre territori: Roma, Firenze e Ragusa e, pur aderendo al modello generale, ciascuno presenta delle caratteristiche peculiari, in risposta alle specificità di ciascun contesto. Tutti i centri forniscono assistenza psicologica, psichiatrica e psico-sociale alle persone sopravvissute a tortura, trattamenti crudeli inumani e degradanti, violenza sessuale e di genere e a tutte le persone che presentano disagio psichico di natura post-traumatica, qualunque sia la loro condizione giuridica, economica, sociale. Dal 2014 ad oggi, sono state oltre 1.500 le persone assistite dai team dei tre centri nel corso di oltre 8.000 sedute individuali. Il modello di intervento prevede due componenti complementari e interconnesse: la componente clinico riabilitativa, volta a favorire la rielaborazione delle memorie traumatiche e a promuovere il benessere psicologico, e quella psico-sociale, volto ad accompagnare il paziente nella riattivazione delle proprie risorse per costruire il proprio progetto di vita nel nuovo contesto.
I pazienti vengono riferiti per lo più dai centri di accoglienza (CAS e SAI), ma anche dal network di associazioni e servizi territoriali con cui Medu collabora costantemente. Per favorire l’identificazione precoce delle persone con vulnerabilità psichica, Medu agisce su due livelli: da un lato, la formazione degli operatori dell’accoglienza e dei professionisti della salute, dall’altro la conduzione di incontri di psicoeducazione presso i centri di accoglienza, per sensibilizzare le persone accolte sui sintomi e le caratteristiche dei disturbi post-traumatici e le possibilità di ricevere assistenza presso i servizi del territorio e/o i centri Psyché di Medu.
Il percorso terapeutico è basato sulla terapia per fasi per il trattamento del trauma, in cui la prima fase è rappresentata dalla costruzione dell’alleanza terapeutica, della stabilizzazione sintomatologica e della creazione della rete di sostegno psico-sociale. Per favorire la stabilizzazione vengono utilizzate tecniche terapeutiche che ricorrono all’uso di pratiche (i.e. Acceptance Commitment Therapy, Mindfulness) volte a favorire l’accettazione e la consapevolezza corporea. In questa fase viene anche valutata la possibilità di integrare una terapia farmacologica per modulare l’impatto della sintomatologia. Al fine di favorire il processo diagnostico viene inoltre somministrata una batteria di test psicodiagnostici volti ad indagare la sintomatologia post-traumatica, depressiva e dissociativa.
La seconda fase è volta alla rielaborazione delle memorie traumatiche. Il principale strumento di cura è basato sul processo della narrazione (una modalità profondamente riconosciuta, anche dal punto di vista culturale, dalla gran parte dei pazienti) che, con l’ausilio di specifiche tecniche, permette alla persona di cercare una propria via di guarigione senza oblio ed in molti casi di trasformare la propria condizione da quella di vittima degli uomini a quella di testimone per gli uomini. La Narrative Exposure Therapy (NET) rappresenta, in questo senso, la tecnica principale per favorire questo processo di rielaborazione. Oltre alla NET, presso i centri Psyché vengono utilizzate altre tecniche specifiche per il trattamento del trauma come tecniche immaginative (imagery rescripting) volte a favorire la rielaborazione di esperienze traumatiche, la psicoterapia sensomotoria, volta a favorire l rielaborazione delle memorie traumatiche corporee attraverso interventi di sequenziamento e di sviluppo di risorse somatiche e l’Eye Movement Desensitization and Reprocessing (EMDR) per la rielaborazione di specifici episodi traumatici.
La terza fase è rappresentata dall’integrazione delle esperienze traumatiche in una coerente autobiografia della persona. La terapia si concentra sui residui delle emozioni negative riportate dal paziente e sulla valutazione delle competenze acquisite. Al paziente viene somministrata l’intera batteria di test per valutare anche dal punto di vista diagnostico l’efficacia dell’intervento.
Quanto a Firenze, il centro Psyché opera secondo un approccio più marcatamente etnopsicologico, ispirato alla teoria e alla pratica clinica di Tobie Nathan, Marie Rose Moro, Françoise Sironi e Piero Coppo. Tale approccio è basato sulla convinzione che la cultura sia un fattore centrale nella comprensione della psiche umana e che le credenze, i valori, i miti e i sistemi di significato delle diverse culture modellino profondamente il modo in cui gli individui sperimentano e manifestano la sofferenza psicologica. La terapia si basa pertanto sulla co-costruzione del significato, in cui terapeuta e paziente collaborano nel comprendere i sintomi e le difficoltà del paziente alla luce della sua cultura d’origine. Anche a Firenze, come presso gli altri centri, la presa in carico ha carattere olistico e multi-livello, prevedendo un primo contatto con gli operatori che effettuano il referral – in caso di segnalazioni da CAS e SAI – per approfondire le informazioni fornite e coinvolgerli attivamente nel percorso; il coinvolgimento di altri professionisti (es. medici, assistenti sociali, etc.); la presenza di un’ équipe multidisciplinare in cui la mediazione linguistico-culturale ha un ruolo centrale sia durante i colloqui che nelle fasi precedenti e successive; la possibilità di ricorrere a consulenze etnocliniche per operatori e pazienti.
Oltre alle attività del centro Psyché, a Firenze Medu collabora con la USL Toscana Centro all’interno del Consultorio Persefone, in partenariato con CAT Cooperativa Sociale e l’Associazione Progetto Arcobaleno, mettendo a disposizione una psicoterapeuta che opera in équipe multidisciplinare con le ginecologhe e ostetriche del consultorio per fornire supporto medico-psicologico alle donne che hanno subito violenza sessuale e di genere.
In tutti i centri, il supporto psicosociale si svolge parallelamente all’attività clinica e ne è l’imprescindibile complemento. Esso si articola sia in attività di orientamento e accompagnamento per il pieno inserimento nel tessuto sociale, sia in iniziative laboratoriali promosse direttamente dai centri Psyché. L’orientamento si basa su una mappatura costantemente aggiornata dei servizi socio-sanitari, delle associazioni, degli enti di tutela presenti sui territori e su un capillare lavoro di rete. La mappatura dei servizi permette di garantire un orientamento personalizzato verso percorsi di inclusione sociale, di supporto sanitario, lavorativo, abitativo, culturale etc., nell’ottica di un approccio integrato alla salute. Ogni paziente può così individuare, insieme agli operatori di Medu, le attività ritenute più utili e soddisfacenti per il proprio percorso di salute e di vita. I singoli centri hanno inoltre attivato, nel corso degli anni, diversi progetti psicosociali, spesso a partire dalle proposte e dai bisogni espressi dai e dalle pazienti. Tra questi, il laboratorio musicale, confluito nella Medu Band, il laboratorio teatrale e il corso di yoga. I gruppi, gestiti da professionisti volontari insieme alle operatrici psicosociali e ai mediatori culturali, hanno solitamente una cadenza settimanale e si configurano come luoghi di creatività, incontro e socializzazione che assumono una potente valenza terapeutica.
In Sicilia, oltre alle attività di supporto medico-psicologico e psicosociale, il team è impegnato in interventi di Psychological First Aid (PFA) presso gli Hotspot di Cifali e Pozzallo (Sicilia orientale). Il PFA si basa su un aiuto umano e un supporto pratico ai migranti e richiedenti asilo subito dopo lo sbarco in Italia. Condotto in sessioni di gruppo, il PFA fornisce un’importante opzione alternativa o complementare alla terapia individuale – che resta valida seppur raramente realizzabile in assenza di setting adeguato – dove i pazienti possono convalidare le loro esperienze in un ambiente relativamente sicuro. Questo approccio viene adottato con persone che non presentano immediatamente gravi sintomi dissociativi e con un adeguato grado di resilienza ed è particolarmente utile per i migranti ospitati negli Hotspot perché permette di raggiungere un maggior numero di persone. In tutti i centri Psyché sono previsti spazi di confronto clinico con cadenza settimanale durante i quali si discute dei casi clinici e degli altri interventi clinico-riabilitativi che offrono i centri.
Inoltre, al fine di prevenire il trauma vicario, la metodologia dei tre centri Psyché prevede degli incontri di supervisione mensile con un professionista esterno. Essi rappresentano l’occasione in cui gli operatori dei centri possono condividere e rielaborare i vissuti e le difficoltà sperimentate.
Oltre alle attività di cura, i progetti di salute mentale di Medu contemplano attività di documentazione, formazione e ricerca sulla salute mentale transculturale, al fine di contribuire alla conoscenza e al contrasto del fenomeno della tortura, ma anche di fornire ai professionisti della salute e dell’accoglienza strumenti di intervento efficaci ed evidence-based per una presa in carico realmente in grado di promuovere salute anche a partire da traumi inenarrabili.



Da gennaio a dicembre 2023, i tre centri Psyché per la salute mentale transculturale di Firenze, Roma e Ragusa hanno fornito assistenza medico-psicologica e psicosociale a 241 pazienti provenienti da 50 diversi Paesi, effettuando in totale 1.865 sedute. A questi, si aggiungono i migranti e richiedenti asilo raggiunti attraverso le attività di PFA (Psychological First Aid) presso gli Hotspot di Cifali e Pozzallo: 907 persone attraverso 91 sessioni di gruppo e 120 attraverso sessioni individuali.
Da gennaio a dicembre 2023, i tre centri Psyché per la salute mentale transculturale di Firenze, Roma e Ragusa hanno fornito assistenza medico-psicologica e psicosociale a 241 pazienti provenienti da 50 diversi Paesi, effettuando in totale 1.865 sedute.
Presso il centro Psyché in Sicilia (Ragusa) il team di Medu ha assistito 82 pazienti nel corso di 574 sedute. L’82% erano uomini, appartenenti alla fascia di età tra i 18 e i 30 anni (46%), seguita da quella tra i 31 e i 50 anni (40%). I minori di 18 anni rappresentavano il 9% mentre le persone con età superiore ai 50 anni il 5%. Le tre principali nazionalità sono risultate essere Tunisia, Nigeria e Gambia e la maggioranza dei pazienti era costituita da richiedenti asilo (32%). I dati rispecchiano la popolazione presente presso i centri di accoglienza della provincia di Ragusa: per lo più giovani uomini provenienti dai Paesi dell’Africa Sub-sahariana occidentale, sbarcati in Sicilia dopo la traversata del Mediterraneo centrale e spesso sopravvissuti a torture e trattamenti inumani e degradanti nei Paesi di origine e/o di transito.
A questi pazienti, si aggiungono quelli raggiunti attraverso le attività di PFA (Psychological First Aid) presso gli Hotspot di Cifali e Pozzallo. In 5 mesi (agosto-settembre), sono state raggiunte 907 persone attraverso 91 sessioni di gruppo e 120 persone attraverso le sessioni individuali. Tra queste, il 65% era costituito da minori non accompagnati (MSNA), a testimonianza dell’estrema vulnerabilità di questo gruppo di popolazione. Nel 2023, i minori non accompagnati (MSNA) hanno rappresentato il 10,9% dei 157.652 migranti sbarcati sulle nostre coste.
A Roma, il team ha assistito 78 pazienti, di cui 38 donne e 40 uomini, effettuando in totale 790 colloqui. Le tre nazionalità maggiormente rappresentate sono state l’Afghanistan, la Nigeria e l’Egitto. Quanto alle fasce d’età, si è riscontrata una distribuzione piuttosto uniforme, con un numero significativo di pazienti tra i 31 e i 50 anni (46%) e i 18 e i 30 anni (43%). La maggior parte dei pazienti era titolare dello status di rifugiato (35%) o di un permesso di soggiorno come richiedente asilo (32%). Il bilanciamento tra uomini e donne è indice sia di una presenza più consolidata e prolungata nella città, sia della specificità dell’intervento, che prevede attività di outreach e psico-educazione anche presso le case famiglia del circuito donna-bambino di Roma capitale.
A Firenze, il centro Psyché ha condotto 501 colloqui psicologici con 81 persone, in prevalenza donne (64%). Le nazionalità più rappresentate sono state l’Afghanistan, la Nigeria e il Pakistan. La maggior parte dei pazienti aveva un’età compresa tra i 18 e i 30 anni (59%) e i 31 e i 50 anni (35%). In termini di status legale, la maggioranza era costituita da richiedenti asilo (44%), seguiti da rifugiati (40%).
W., 16 anni, testimonianza raccolta dal team di MEDU presso l’Hotspot di Cifali
La maggior parte dei pazienti dei centri Psychè è stata esposta a traumi complessi, ovvero a eventi ripetuti, prolungati nel tempo e di natura interpersonale.
In un campione di 120 persone assistite, ciascun migrante e rifugiato era sopravvissuto in media a oltre 7 eventi traumatici pre-migratori, migratori e post-migratori. Tra i più frequenti vi erano la tortura, la detenzione e gravi abusi fisici. Tutti fattori di rischio per lo sviluppo delle forme più severe di PTSD (Barbieri et al., 2020).
I fattori post-migratori quali le carenti condizioni di accoglienza, la precarietà dello status legale, l’isolamento, lo scarso supporto psicosociale, la barriera linguistica rappresentano evidenti fattori di rischio per l’insorgenza o l’acutizzazione dei disturbi post-traumatici.
Dall’analisi degli indicatori di salute mentale riscontrati tra i pazienti dei tre centri Psyché – Roma, Firenze e Ragusa – emergono delle differenze degne di essere approfondite. L’incidenza delle diagnosi di disturbo post-traumatico da stress (PTSD) è significativamente più elevata rispetto alle altre diagnosi (per esempio la depressione) tra i pazienti assistiti in Sicilia, mentre a Roma si osserva un trend opposto, in cui i disturbi depressivi sono descritti nella maggior parte dei pazienti assistiti, a fronte di un’incidenza ancora rilevante, ma significativamente inferiore, di quadri clinici post-traumatici. A Firenze, infine, si osserva un sostanziale equilibrio tra le diverse manifestazioni sintomatologiche (depressiva e post-traumatica).
Queste differenze possono essere ascritte a diversi fattori. In primo luogo, i contesti in cui operano i tre centri di salute mentale transculturale, e le loro stesse caratteristiche, presentano delle differenze non trascurabili. In Sicilia, l’intervento di cura e riabilitazione si configura di fatto come un intervento “di frontiera”, che riguarda principalmente persone di recente arrivo, le quali sovente tendono a manifestare sintomi post traumatici acuti. A Firenze, il centro clinico è specificatamente rivolto a persone sopravvissute a tortura e violenza intenzionale. D’altra parte, il centro Psyché di Roma accoglie non solo persone esposte a esperienze di tortura e violenza intenzionale ma tutte le persone migranti, richiedenti asilo e rifugiate che manifestano una forma di sofferenza psichica. Inoltre, a Roma, la maggior parte dei pazienti, generalmente presente in Italia da più tempo rispetto alla Sicilia, ha già intrapreso un percorso di autonomia lavorativa ed abitativa che ha implicato una rielaborazione delle esperienze traumatiche. Proprio il percorso di integrazione sociale in una grande città come Roma risulta spesso problematico e, nell’esperienza di Medu, è proprio sul medio periodo, superate le prime fasi dell’accoglienza, che queste difficoltà contribuiscono a far emergere quadri depressivi di interesse clinico (Li et al., 2016).
È importante evidenziare come la maggior parte dei pazienti presi in carico dai centri di Medu sia stato esposto a traumi complessi, ovvero a eventi ripetuti, prolungati nel tempo e di natura interpersonale. Sono queste situazioni limite in cui la persona spesso non può in alcun modo sottrarsi alla minaccia. In un campione di 120 persone assistite nei progetti Medu, ciascun migrante e rifugiato era sopravvissuto in media a oltre 7 eventi traumatici pre-migratori, migratori e post-migratori. Tra i più frequenti vi erano la tortura, la detenzione e gravi abusi fisici. Tutti fattori di rischio per lo sviluppo delle forme più severe di PTSD (Barbieri et al., 2020).
VIDEO
La letteratura scientifica evidenzia come la condizione di rifugiato rappresenti spesso un fattore di rischio per lo sviluppo di forme, anche severe, di disagio psichico. In particolare, tra i disturbi mentali maggiormente riscontrati in questa popolazione (dato confermato anche dalla nostra esperienza) vi sono la depressione, il PTSD e il Disturbo Post Traumatico da Stress Complesso (C-PTSD). Quest’ultima manifestazione psicopatologica è stata solo recentemente descritta nel Classificazione Internazionale delle Malattie Mentali (ICD-11, 2018) dell’OMS e rappresenta una categoria diagnostica che si differenzia dal PTSD e che si caratterizza per la sua particolare gravità.
Il C-PTSD è sovente il risultato di un’esposizione a eventi traumatici complessi ed è un disturbo caratterizzato da tutti i sintomi tipici del PTSD (presenza di pensieri intrusivi con memorie vivide e intrusive, flashback o incubi; evitamento di pensieri, ricordi e di stimoli esterni associati al trauma; ipervigilanza ed esagerata risposta d’allarme) con l’aggiunta di gravi e durature compromissioni in una serie di aree di funzionamento, tra le quali: la regolazione delle emozioni e il controllo degli impulsi; una negativa percezione di sé (sentirsi inutili e senza valore); una compromissione delle relazioni interpersonali. Si riscontrano inoltre con frequenza sintomi e stati dissociativi anche gravi. Come è facile immaginare, il C-PTSD, per le sue caratteristiche, rappresenta spesso un ostacolo importante nel processo di integrazione sociale del rifugiato e del migrante nel nuovo paese di accoglienza.
Dobbiamo peraltro sottolineare che in base alla nostra esperienza, frutto del lavoro negli anni con persone provenienti da oltre 70 Paesi e da quattro continenti, le forme di sofferenza psichica attualmente denominate nei manuali diagnostici come PTSD e C-PTSD sono presenti in modo ubiquitario in persone provenienti da tutte le aree del mondo pur manifestandosi di volta in volta in accordo con le credenze e la visione di ciascuna cultura. Del resto, i quadri di PTSD complesso non tempestivamente diagnosticati, che si manifestano spesso con quadri di scompenso acuto accompagnati da sintomi dissociativi importanti (dai flashback, ai sintomi di depersonalizzazione e derealizzazione, dalle amnesie dissociative alle pseudo-allucinazioni uditive), possono indurre a diagnosi erronee (ad esempio possono essere interpretati come condizioni psicotiche) soprattutto nei servizi di urgenza sprovvisti di interpreti e mediatori culturali.
I quadri di disagio psichico post-traumatico manifestati dai rifugiati e richiedenti asilo nei Paesi di accoglienza possono trovare evidenti fattori di rischio in eventi pre-migratori e migratori – come gli abusi, le violenze intenzionali e le esperienze traumatiche sperimentate nel paese di origine e di transito – come anche in fattori post-migratori, come le carenti condizioni di accoglienza, la precarietà dello status legale, l’isolamento, lo scarso supporto psicosociale, la barriera linguistica. È questo, dal nostro punto di vista, un aspetto da tenere in particolare considerazione poiché ha importanti implicazioni nelle strategie di accoglienza dei Paesi di asilo.
Recentemente, due studi pubblicati da Medu hanno indagato le variabili socio-anagrafiche che possono spiegare la sintomatologia post-traumatica in due campioni di rifugiati e richiedenti asilo residenti rispettivamente in Italia (Barbieri et al., 2021) e in Niger (Barbieri et al., 2022). I risultati di queste ricerche hanno evidenziato come, a parità di esposizione a traumi complessi, coloro che erano ospitati in grandi, sovraffollati e isolati centri di accoglienza (CARA o presidi umanitari di grandi dimensioni, in Italia come in Africa) manifestavano una sintomatologia post-traumatica più grave e severa rispetto a coloro che risiedevano all’interno di centri di piccole dimensioni, con servizi di accoglienza più capillari. I fattori post-migratori (in questo caso il sistema di accoglienza) rappresentano dunque un fattore assai rilevante nel determinare le condizioni di salute mentale di migranti e rifugiati sia in senso positivo sia in senso negativo provocando ri-traumatizzazioni e cronicizzazione della sintomatologia post-traumatica.
Ad oggi, il Servizio sanitario italiano (SSN) non appare dotato di strumenti adeguati a permettere l’identificazione precoce e la presa in carico delle persone con disturbi post-traumatici in un contesto transculturale. Il numero di questi pazienti è in costante aumento in considerazione dell’entità dei flussi migratori e dei dati di incidenza descritti, con conseguenze estremamente rilevanti – in termini di salute, impatto sociale, costi per il SSN – per l’intera collettività.



Agire sui sistemi di accoglienza, sulle tempistiche e le caratteristiche della procedura di asilo, mitigare i fattori di incertezza sul futuro, favorire la costruzione di un progetto migratorio e di reti affettive, garantire in tutte le fasi del percorso di riabilitazione medico-psicologica un approccio complementare – basato sulla compresenza di servizi territoriali di base e servizi specialistici per la presa in carico specializzata, la ricerca, la formazione, la supervisione – e culturalmente sensibile, rappresentano elementi chiave del successo dei percorsi di cura e di inserimento sociale.
L’esperienza decennale dei centri Psyché ha permesso di osservare i gap esistenti nei servizi di salute e nel sistema di accoglienza e di elaborare un modello di intervento efficace, replicabile e sostenibile, seppur ancora parziale. Un modello che vede nella sussidiarietà tra servizi pubblici e organizzazioni del privato sociale e nell’approccio sistemico i pilastri di una risposta possibile.
A questo fine, Medu ha elaborato alcune proposte concrete e coerenti con le indicazioni delle Linee guida ministeriali, auspicando che possano essere prese in seria considerazione dai decisori politici ai diversi livelli e dal sistema dei servizi socio-sanitari nel suo complesso.
Questo report vuole contribuire in modo concreto e tangibile al contrasto della tortura e dei trattamenti inumani e degradanti al contempo alla restituzione di un presente “attraversabile” a chi vi è sopravvissuto. I migranti, richiedenti asilo e rifugiati che si rivolgono ai centri Psyché, portano spesso esistenze ridotte a frammenti, rese invivibili dalla sofferenza inenarrabile di essere stati degradati e annientati nella propria umanità da altri esseri umani. Farlo attraverso la cura è un lavoro lento e faticoso, fatto di inciampi, cadute, piccoli e grandi traguardi. Per questo l’attenzione di Medu è rivolta innanzitutto alla creazione di “luoghi sicuri” , (si veda anche il mini documentario “UN LUOGO SICURO. Voci contro la tortura” ) dove, usando le parole di Giuseppe Cannella, psicoterapeuta e psichiatra del Centro Psyché a Ragusa, “c’è accoglienza, parola, diritto ad essere visti, considerati”.
Un percorso di cura di questo tipo ha necessità di basarsi sulla collaborazione multidisciplinare di organizzazioni e competenze professionali che si mettono in rete. Il passaggio dai network attuali, basati essenzialmente sulla collaborazione prevalentemente estemporanea tra servizi, organizzazioni, enti di tutela, a un approccio sistemico appare oggi quanto mai auspicabile. L’entità e le caratteristiche dei flussi migratori contemporanei pongono, infatti, sfide crescenti, così come desta particolare preoccupazione la progressiva contrazione dei servizi di supporto psicologico e psico-sociale all’interno dei centri di prima accoglienza in conseguenza delle recenti politiche governative.
Agire sui sistemi di accoglienza, sulle tempistiche e le caratteristiche della procedura di asilo, mitigare i fattori di incertezza sul futuro, favorire la costruzione di un progetto migratorio e di reti affettive, garantire in tutte le fasi del percorso di riabilitazione medico-psicologica un approccio complementare – basato sulla compresenza di servizi territoriali di base dotati di strumenti, metodologie d’intervento, competenze uniformi e servizi specialistici per la presa in carico specializzata, la ricerca, la formazione, la supervisione – e culturalmente sensibile, rappresentano elementi chiave del successo dei percorsi di cura e di inserimento sociale.
L’esperienza decennale dei centri Psyché ha permesso di osservare i gap esistenti nei servizi di salute e nel sistema di accoglienza e al contempo di elaborare un modello d’intervento efficace, replicabile e sostenibile, seppur ancora parziale. Un modello che vede nella sussidiarietà tra servizi pubblici e organizzazioni del privato sociale e nell’approccio sistemico i pilastri di una risposta possibile.
A partire da queste riflessioni, Medu ha elaborato alcune proposte concrete e coerenti con le indicazioni contenute nelle Linee guida ministeriali, auspicando che possano essere prese in seria considerazione dai decisori politici ai diversi livelli e dal sistema dei servizi socio-sanitari nel suo complesso:
Individuazione precoce
Accoglienza
Mediazione linguistico-culturale
Modello di intervento per la riabilitazione
L’auspicio è che l’agire dei centri Psyché possa incentivare l’adozione di pratiche di cura efficaci e replicabili, nella convinzione che prendersi cura delle persone sopravvissute a tortura e trattamenti crudeli, inumani e degradanti rappresenti insieme una responsabilità etica ineludibile e una scelta lungimirante. Non investire nell’individuazione precoce e la riabilitazione delle persone sopravvissute a traumi estremi significa infatti favorire la cronicizzazione dei disturbi, con un ingente costo sociale, umano ed economico per l’intera collettività.
Auspichiamo infine che al lavoro di cura si affianchi un impegno costante, da parte delle istituzioni e della società civile, contro ogni forma di trattamento inumano e degradante, a partire dalla ferma condanna nei confronti di quei Paesi dove la tortura rappresenta una prassi sistematica e consolidata.

Souleymane, assistito dal Centro Psyché Roma
Questo report è stato realizzato con il contributo di: Mariarita Peca (coordinatrice programmi nazionali Medu), Alice Daverio (Desk programmi nazionali Medu), Francesca Fasciani (coordinatrice Desk comunicazione Medu), Alberto Barbieri (medico, coordinatore generale Medu), Cristina Vitale (coordinatrice Medu in Sicilia), Federica Visco-Comandini (psicologa-psicoterapeuta, Medu Psyché Roma), Abdoulay Toure (mediatore culturale, Medu Psyché Roma), Hanna Chmielewska, (operatrice psicosociale, Medu Psyché Roma), Federica Massaro, (psicoterapeuta Medu Psychè Firenze) , Naijla Hassan (mediatrice culturale, Medu Psyché Ragusa), Giuseppe Cannella (psichiatra-psicoterapeuta, Medu Psyché Ragusa), Anna Dessì (psicologa-psicoterapeuta, Medu Psyché Ragusa), Serena Bigazzi (psicologa-psicoterapeuta, Medu Psyché Firenze), Silvia Ciofi Baffoni (ocordinatrice Medu in Toscana)
Ringraziamo Fatema, Zacharia e Mokthar per aver accettato di condividere la loro personale esperienza di rifugiati
Fotografie e video: Michele Cirillo
Grafica: Laura Galli
Webmaster: Anonino Calabrò
Dal 2017 i progetti di salute mentale transculturale Psyché sono realizzati con il sostegno di UNHCR, Agenzia ONU per i Rifugiati. Il progetto è inoltre supportato da Latter-day Saint Charities e Otto per Mille della Chiesa Valdese.